Ce sunt convulsiile?
Convulsiile sunt tulburări electrice bruște, incontrolabile, din creier. Atunci când căile de comunicare între neuroni (celule nervoase) din creier sunt perturbate, apare oportunitatea convulsiilor.
Convulsiile pot provoca modificări în:
- Comportament
- Starea de spirit
- Mișcări
- Nivelul conștiinței
Există diferite clasificări ale convulsiilor care variază în ceea ce privește severitatea, simptomele, durata și locul de origine al creierului. O criză tipică va dura de la 30 de secunde la două minute. O criză prelungită, incontrolabilă, poate indica un risc mai mare pentru sănătate.
De la caz la caz, simptomele convulsiilor variază. Unele simptome includ:
- Confuzie temporară
- Mișcări necontrolate de scuturare ale picioarelor și brațelor
- Pierderea conștiinței sau conștientizării
- Modificări cognitive
- Simptome emoționale, cum ar fi frica sau anxietatea
De multe ori, cauza convulsiilor este necunoscută. Crizele pot apărea în timpul complicațiilor grave de sănătate, cum ar fi accidentele vasculare cerebrale sau infecțiile, cum ar fi meningoencefalita. Ele pot fi, de asemenea, declanșate de consumul de alcool, lipsa somnului, luminile intermitente, stresul, schimbările meteo și anumite mirosuri.
Status Epilepticus: Când convulsiile nu se opresc
Convulsiile prelungite, care durează peste cinci minute, nu au, în general, niciun efect de durată asupra unei persoane. De exemplu, convulsiile febrile, cauzate de febră mare la copii și sugari, pot dura 10 până la 15 minute și nu duc la niciun efect de durată.
Pe de altă parte, starea epileptică este o formă de convulsii prelungite care sunt semnificativ asociate cu boli (morbiditate) și decese (mortalitate).
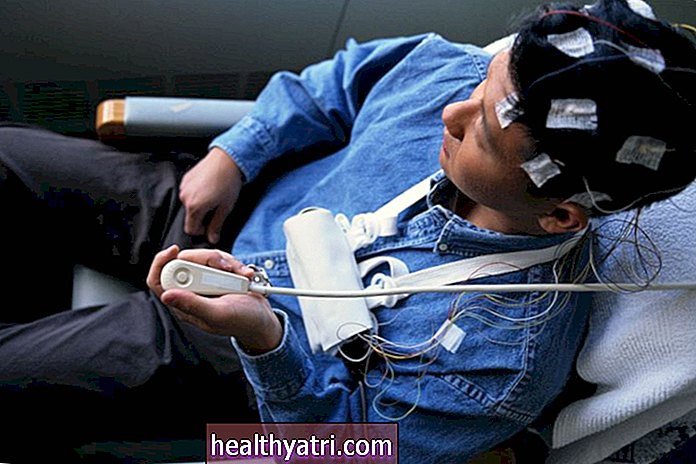
Verywell / Emily RobertsStarea epilepticus este caracterizată ca două sau mai multe crize continue fără recuperarea completă a conștiinței între ele. Această afecțiune poate dura peste 30 de minute și este considerată o urgență medicală.
Aproximativ 150.000 de cazuri de status epilepticus apar anual în SUA, cu 55.000 de decese asociate. Starea epilepticus tinde să fie cea mai frecventă la bărbați, vârstnici și la populația afro-americană / neagră.
În plus, mai mult de jumătate din incidentele raportate apar la pacienții fără antecedente de convulsii anterioare, dar aproape un sfert din persoanele cu status epilepticus au epilepsie preexistentă.
Un episod prelungit de stare epilepticus poate duce la o varietate de afecțiuni, inclusiv:
- Leziune permanentă a creierului
- Aspirarea în plămâni
- Hipertermie (temperatura corpului ridicată)
- Ritmuri cardiace anormale
Identificarea și tratarea imediată a unui episod de status epilepticus sunt foarte importante, deși poate fi inițial dificil de recunoscut. În cele mai multe cazuri, standardul de îngrijire este de a trata pacienții care au convulsii generalizate timp de cinci minute sau mai mult, ca și cum ar putea avea status epileptic.
Un caz mai grav de status epilepticus este status epilepticus refractar (RSE). Acest lucru se întâmplă atunci când convulsiile durează mai mult de 60 de minute, în ciuda tratamentului cu un anticonvulsivant standard. RSE este frecventă în rândul pacienților vârstnici și duce la deces în aproximativ 76% din cazurile raportate.
Retragerea alcoolului sau a drogurilor
Retragerea din alcool sau droguri sedative poate afecta grav corpul unei persoane și poate cauza o varietate de probleme de sănătate conexe. Este obișnuit ca o persoană să aibă crize de sevraj, cunoscute și sub denumirea de „crize de rom”, în timpul sfârșitului brusc al consumului de alcool după o perioadă lungă de băut intens.
Aproximativ o treime dintre pacienții supuși sevrajului de alcool pot prezenta convulsii de sevraj. Convulsiile mari sunt foarte frecvente în timpul acestei retrageri și pot fi însoțite de:
- Pene
- Tremurături
- Rigiditate musculară
- Delirium tremens (confuzie cu debut rapid)
Convulsiile în timpul sevrajului de alcool sau droguri sunt în general autolimitate, deși pot fi foarte grave și au fost chiar asociate cu status epilepticus.
Moarte subită neașteptată în epilepsie (SUDEP)
Moartea subită neașteptată în epilepsie (SUDEP) are loc aproximativ 1 din 1000 de persoane care se confruntă cu epilepsie. Este o cauză importantă, principală de deces pentru persoanele cu epilepsie și apare cel mai frecvent la persoanele cu epilepsie slab controlată.
SUDEP este diagnosticat după un raport complet de autopsie și toxicologie. Atunci când cauza decesului unei persoane cu epilepsie nu poate fi identificată, este considerată SUDEP.
În puținele cazuri raportate, SUDEP urmărește episoade de crize tonico-clonice generale, cunoscute și sub numele de crize grand mal, în timpul cărora întregul corp se confruntă cu contracții musculare și persoana își pierde cunoștința. Din păcate, în majoritatea cazurilor, SUDEP apare fără a fi martor.
Convulsiile mari și convulsiile nocturne (nocturne) sunt factori de risc clinic asociați adesea cu SUDEP.
SUDEP se întâmplă, de asemenea, să fie frecvent în rândul celor cu o vârstă fragedă de debut a epilepsiei, a bărbaților și a celor care au o durată lungă de epilepsie. Femeile însărcinate cu epilepsie sunt, de asemenea, expuse riscului pentru SUDEP.
Dacă dumneavoastră sau cineva pe care îl cunoașteți aveți de-a face cu epilepsie, este important să obțineți educația și consilierea potrivite pentru a evita factorii care provoacă convulsii, cum ar fi alcoolul sau privarea de somn. De asemenea, poate fi benefic să începeți documentarea convulsiilor nocturne.
Lipsa supravegherii pe timpul nopții poate deveni un risc și poate întârzia potențiala resuscitare. Discuția cu medicul dumneavoastră despre cum să gestionați convulsiile nocturne și să preveniți grupurile de convulsii poate ajuta la scăderea riscului de SUDEP.
Riscuri asociate convulsiilor
A avea convulsii incontrolabile vă poate pune în pericol de răni. Persoanele cu epilepsie, prin definiție, având două sau mai multe convulsii neprovocate, prezintă un risc mai mare pentru o vătămare cauzată de convulsii. De asemenea, tind să aibă incidențe mai mari de accidente în afara unei convulsii.
Cei cu convulsii care au ca rezultat o alterare sau pierderea cunoștinței, cum ar fi în timpul convulsiilor atonice sau convulsii grand mal, prezintă cel mai mare risc de rănire. În special, majoritatea riscurilor nu sunt fatale. Tipul de leziuni asociate convulsiilor depinde de tipul de convulsie și de gravitate.
Oase rupte
Fracturile sunt cele mai frecvente leziuni la persoanele cu epilepsie. Fracturile pot apărea din cauza incapacității de a activa reflexele de protecție în timpul convulsiilor, ducând la căderi.
Contracțiile musculare ale convulsiilor în sine pot, de asemenea, să prezinte o sarcină mare asupra scheletului. În plus, unele medicamente anti-epileptice sunt cunoscute pentru a reduce densitatea masei osoase.
Arsuri
Incidența arsurilor este mai frecventă în rândul persoanelor care se confruntă cu epilepsie decât în populația mai mare. Cele mai multe arsuri raportate apar în timpul activităților zilnice, cum ar fi gătitul sau călcarea.
Dislocări ale umărului
Luxațiile posterioare ale umărului sunt descrise ca leziuni legate de convulsii, dar sunt evenimente destul de rare. În cazul unei persoane care se confruntă cu o criză, asigurarea faptului că persoana nu stă întinsă pe partea sa în timpul episodului poate reduce riscul unei luxații a umărului. După criză, persoana poate fi întoarsă de partea sa pentru a evita aspirația.
Accidente auto
Conducerea este adesea o preocupare comună pentru cei care se confruntă cu epilepsie, din cauza posibilității apariției unor crize neprovocate în timp ce individul se află la volan. Cu toate acestea, ratele de accidente mortale sunt de 2,6 ori mai mari în populația generală decât în rândul celor care se confruntă cu epilepsie.
Este important să recunoaștem că probabilitatea producerii unui accident în timp ce conduceți crește dacă aveți de-a face cu o tulburare convulsivă. Legislația privind acordarea de licențe persoanelor care se confruntă cu epilepsie variază de la stat la stat și țară la țară. În SUA, este necesar ca o persoană să nu fie convulsivă timp de trei până la 12 luni înainte de a fi permisă conducerea.
Aspiraţie
Aspirația este definită ca extragerea (sau ieșirea) unei substanțe prin aspirație. Când mâncarea, lichidul sau alt material intră în plămâni sau căile respiratorii accidental, are loc aspirarea.
Aspirația este normală și chiar se întâmplă adesea la persoanele sănătoase în timpul somnului. Reflexele corpului țin de obicei substanțele în afara.
Activarea acestor reflexe în timpul și după o criză este dificilă. Persoanele care se confruntă cu convulsii prezintă un risc mai mare de aspirație. În unele cazuri, aspirația poate duce la boli respiratorii și consecințe clinice.
În timpul unei crize sau în timpul fazei ictale, există un risc scăzut de aspirație.După o convulsie, atunci când riscul de secreții orale pătrunde în căile respiratorii accidental crește.
Se recomandă ca o persoană să fie întoarsă de partea sa după o criză, pentru a evita aspirația.
De asemenea, este mai bine să întoarceți persoana de partea sa după încheierea convulsiei, pentru a preveni luxarea umărului.
Aspirarea poate duce în cele din urmă la pneumonie prin aspirație, care se caracterizează prin eșecul mecanismelor normale ale corpului de a menține alimentele și lichidul în afara plămânilor, rezultând inflamații, infecții sau obstrucționarea căilor respiratorii.
Sindromul Pleuropneumoniei
Este frecvent ca în cazurile în care oamenii au convulsii, pierdere a cunoștinței sau stare mentală modificată, este mai probabil să apară o afecțiune numită sindromul pleuropneumoniei anaerobe. Aceasta se caracterizează printr-o tuse care produce spută asemănătoare puroiului (un amestec de salivă și mucus).
Poate exista pneumonie cavitară (când arhitectura pulmonară normală este înlocuită cu o cavitate) și un empiem (o colecție de puroi în spațiul subțire plin de lichid dintre cele două pleure pulmonare ale fiecărui plămân). Dacă nu sunt tratate, bacteriile pot pătrunde în fluxul sanguin și pot răspândi infecția către alte organe, ceea ce poate duce la insuficiența organelor și la moarte.
Tratament pentru convulsii persistente
În cazul în care apar crize potențial periculoase și persistente, este necesară evaluarea de urgență. Contactați serviciul local de urgență prin telefon și convocați o ambulanță.
Este important să vă asigurați că funcțiile vitale, în special respirația normală și funcția inimii, sunt păstrate. Dacă cineva se confruntă cu convulsii persistente, este cel mai important să ofere sprijin respirator și să-și monitorizeze căile respiratorii. După confiscare, puteți întoarce persoana de partea ei pentru a evita aspirația.
Ajutorul medical trebuie solicitat în timpul sau imediat după un episod periculos de convulsii persistente.
În timpul convulsiei, nivelul zahărului din sânge ar fi scăzut drastic, iar temperatura, activitatea electrică a inimii (ECG) și tensiunea arterială trebuie monitorizate pentru a minimiza riscul unei alte convulsii.
În caz de urgență, un medicament benzodiazepinic poate fi administrat rectal pentru efecte cu acțiune rapidă. Ativan, un medicament obișnuit pentru controlul convulsiilor, poate fi, de asemenea, prescris ca formă de terapie orală sau intravenoasă.
Un cuvânt de la Verywell
În general, convulsiile nu reprezintă de obicei un risc mare pentru o persoană care se ocupă de ele. Există mai multe semne de avertizare pentru a indica când o criză poate fi potențial periculoasă, ducând la consecințe grave asupra sănătății și chiar la deces. Dacă dumneavoastră sau cineva pe care îl cunoașteți este posibil să aveți un risc de apariție a stării epileptice, SUDEP sau alte leziuni asociate convulsiilor, discutați cu furnizorul de servicii medicale pentru a afla mai multe despre cum puteți reduce aceste riscuri potențiale.



-medication-for-treating-alzheimers.jpg)









.jpg)