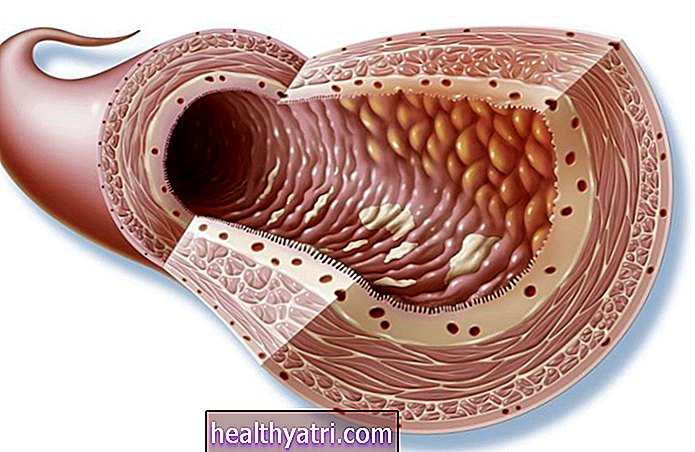
Dacă aveți astm și sunteți gravidă sau doriți să concepeți, este posibil să vă faceți griji cu privire la modul în care astmul dvs. ar putea afecta sarcina și bebelușul.
Între aproximativ 3% și 8% dintre femeile însărcinate au astm preexistent. În timp ce unele cercetări arată că astmul poate provoca complicații în timpul sarcinii, rareori prezintă un risc semnificativ pentru un copil sau o mamă atunci când este tratat corespunzător.
Înțelegerea liniilor directoare pentru utilizarea medicamentelor pentru astm în timpul sarcinii, respectarea recomandărilor medicilor pentru gestionarea astmului și cunoașterea eventualelor complicații potențiale vă poate ajuta să vă planificați o sarcină sănătoasă.
lostinbids / Getty ImagesSimptomele astmului în timpul sarcinii
În timpul sarcinii, este posibil să aveți aceleași simptome de astm bronșic pe care le-ați avut anterior, inclusiv:
- Șuierătoare
- Tuse
- Presiune pe piept
- Respirație scurtă
Cu toate acestea, este posibil să le experimentați într-o măsură mai mare sau mai mică decât înainte de a concepe. Aproximativ 30% dintre femeile însărcinate cu astm au simptome mai severe în timpul sarcinii. Alte femei se simt la fel sau observă că simptomele lor devin mai ușoare.
Când astmul se agravează, simptomele devin de obicei cele mai grave între 29 și 36 de săptămâni de gestație. Simptomele devin de obicei mai puțin severe în săptămânile 36-40.
Nu presupuneți că orice modificări ale respirației pe care le experimentați sunt rezultatul creșterii în greutate sau a presiunii bebelușului. Sibilul, de exemplu, nu este niciodată un simptom legat de sarcină.
Riscuri și complicații
Cele mai multe probleme care implică astm în timpul sarcinii se datorează tratamentului inadecvat al astmului. Acestea vă pot afecta atât pe dumneavoastră, cât și pe copilul dumneavoastră.
Păstrarea simptomelor astmului astm tratate corespunzător și discutarea cu medicul dumneavoastră despre orice modificare a simptomelor vă poate menține astmul bine controlat și poate ajuta la prevenirea complicațiilor.
Sănătatea ta
Astmul controlat prost în timpul sarcinii poate duce la:
- Tensiune arterială crescută
- Preeclampsie, o creștere gravă a tensiunii arteriale asociată cu niveluri ridicate de proteine trecute în urină
- Diabet gestațional, glicemie ridicată în timpul sarcinii
- Abrupție placentară, atunci când placenta se separă de uter
- Placenta previa, când placenta se atașează jos în uter, acoperind colul uterin
- Embolie pulmonară
- Ruperea prematură a apei
- Munca complicată
- Necesitatea unei operații cezariene
- Hemoragia după naștere
- Moarte
Preeclampsia poate duce la diverse preocupări, inclusiv nașterea prematură și abrupția placentară. Ar trebui să fie monitorizat și gestionat cu atenție.
Chiar dacă astmul dumneavoastră se agravează în timpul sarcinii, nu pare să crească riscul unui atac de astm sever în timpul nașterii. De fapt, astmul se îmbunătățește de obicei în timpul travaliului și al nașterii.
Sănătatea bebelușului tău
Atacurile de astm pot reduce fluxul de sânge și oxigenul pentru bebeluș, ceea ce poate duce la complicații înainte și după naștere și chiar probleme de sănătate pe tot parcursul vieții, inclusiv:
- Nașterea prematură (o cauză potențială a problemelor de respirație și paralizie cerebrală)
- Greutate redusă la naștere
- Buza despicat și palatul despicat
- Mai rar, moartea intrauterină
Astmul necontrolat în timpul sarcinii poate crește riscul de deces al sugarului, de naștere prematură sau de greutate mică la naștere cu între 15% și 20%.
Diagnostic
Dacă simptomele astmului se agravează, discutați-l cu medicul obstetrician, alergologul și pneumologul.
Sarcina poate afecta respirația într-o oarecare măsură, astfel încât medicul dumneavoastră va efectua spirometrie pentru a determina dacă simptomele sunt probleme normale legate de sarcină sau agravarea astmului. Testele se vor concentra asupra capacității pulmonare vitale și totale, care nu sunt de obicei afectate în timpul sarcinii.
Astmul poate fi nou diagnosticat în timpul sarcinii. Dar, în aceste cazuri, femeile aveau astmul de obicei anterior - afecțiunea tocmai a rămas nediagnosticată.
Astmul nu este provocat de sarcină sau de modificări ale corpului asociate cu sarcina.
Dacă nu ați avut astm bronșic până acum și aveți noi probleme de respirație în timpul sarcinii, discutați imediat cu medicul dumneavoastră. Oamenii nou diagnosticați cu astm în timpul sarcinii au șanse de 2,7 ori mai mari să experimenteze exacerbări ale astmului, inclusiv spitalizarea.
Pentru a determina dacă aveți astm, medicul dumneavoastră va:
- Examinați-vă dacă există simptome frecvente de astm: respirație șuierătoare, tuse, senzație de apăsare în piept, dificultăți de respirație.
- Măsurați fluxul de aer în plămâni și determinați dacă fluxul de aer scăzut se îmbunătățește spontan sau cu tratament.
Tratament
Primul curs de tratament cu astm pentru femeile însărcinate este evitarea factorilor declanșatori care determină reacția exagerată a sistemului imunitar și declanșarea unui atac de astm. Cele mai frecvente declanșatoare sunt:
- Fum de tigara
- Praf
- Dander
- Acarienii
Următorul pas este controlul simptomelor cu medicamente. În general, medicii nu sunt susceptibili de a prescrie un nou medicament pentru astm în timpul sarcinii. Mai degrabă, planul dvs. de astm va include probabil aceleași medicamente pe care le-ați utilizat înainte de sarcină, cu excepția cazului în care există un motiv convingător de schimbare.
Unele femei evită să ia medicamente pentru astm în timpul sarcinii de teamă că ar putea dăuna copilului, ducând la agravarea simptomelor astmului. Dar astmul în sine este un risc mai mare pentru dezvoltarea fetală decât efectele secundare ale medicamentelor pentru astm.
Riscuri medicamentoase în timpul sarcinii
Un studiu pe termen lung a constatat că utilizarea medicamentelor pentru astm în timpul sarcinii nu crește riscul majorității defectelor congenitale. Cu toate acestea, cercetătorii spun că ar putea crește riscul unor, inclusiv:
- Atresia: Lipsa unei deschideri adecvate în esofag sau anus
- Omphalocele: organe interne care ies în afară prin buric
Cu toate acestea, nu au putut stabili dacă defectele congenitale au fost legate de:
- Utilizarea medicamentelor
- Astmul în sine
- Alte afecțiuni frecvente la persoanele cu astm
Chiar dacă medicamentele sunt de vină, riscurile de astm necontrolat par să fie mai mari decât cele legate de utilizarea acestor medicamente.
Într-un studiu publicat în 2020, cercetătorii au recomandat un sistem electronic pentru a anunța medicii atunci când pacientele lor însărcinate cu astm bronșic trec mai mult de patru luni fără a completa o rețetă din acest motiv.
Categorii de risc pentru sarcină
Administrația americană pentru alimente și medicamente (FDA) clasifică medicamentele în funcție de riscul lor în timpul sarcinii:
- R: Nu există dovezi ale riscului după studii adecvate la om
- B: Nu există dovezi ale riscului în studiile pe animale; nu există studii adecvate la om
- C: Studiile la animale prezintă un risc demonstrat; nu există studii adecvate la om; beneficiile potențiale pot depăși riscurile în unele cazuri
- D: Dovezi ale riscului la copiii umani; beneficiile potențiale pot depăși riscurile în unele cazuri
- X: Dovezi ale riscului la animale sau la oameni; riscurile implicate depășesc în mod clar potențialele beneficii
Medicamentele actuale pentru astm se încadrează în categoriile B sau C. Chiar și printre cele din aceeași categorie, unele sunt alese în locul altora datorită altor factori, cum ar fi efectele secundare sau provocările de dozare.
levalbuterol
pirbuterol
salmeterol
ciclesonidă
fluticazonă
mometazonă
dexametazona
prednison
fluticazonă / salmeterol
mometazonă / fomoterol
zafirlukast
Medicamente preferate
Majoritatea medicilor recomandă medicamente pentru astmul inhalator în timpul sarcinii, deoarece vizează sursa simptomelor astmului și foarte puține medicamente traversează placenta. Mai multe clase de medicamente sunt considerate sigure în timpul sarcinii, cel puțin în anumite circumstanțe.
Corticosteroizii inhalatori sunt considerați tratamentul de primă linie și sunt medicamentele cele mai des utilizate în timpul sarcinii, urmate de agoniști beta2.
Corticosteroizi inhalatori (ICS)
În timp ce studiile nu sunt clare dacă forma inhalată a acestor medicamente crește riscul de defecte congenitale, acestea pot avea o creștere modestă a riscului pentru buzele despicate sau palatul.
Cercetările arată că riscul unei greutăți scăzute la naștere este mai mare la cei cu astm care nu iau aceste medicamente în timpul sarcinii. (Cu toate acestea, nu toate medicamentele din această categorie sunt considerate sigure în timpul sarcinii.)
Agoniști Beta2
Aceste SABA și LABA și există unele controverse cu privire la siguranța lor în timpul sarcinii. Salbutamolul este considerat cel mai sigur SABA, în timp ce salmeterolul este considerat cel mai sigur LABA.
Unii experți argumentează împotriva folosirii SABA singur în timpul sarcinii, deoarece nu previn atacurile de astm, ceea ce pune copilul în pericol.
Alte medicamente preferate
Multe alte medicamente pot fi continuate în timpul sarcinii, dar este posibil să nu fie cea mai bună opțiune pentru toată lumea. Acestea includ:
- Anticolinergice: Deși aceste medicamente par sigure, s-au făcut puține cercetări în ceea ce privește sarcina.
- Teofilină și cromolină: Nu s-a găsit nicio asociere între aceste medicamente și defecte congenitale. Cu toate acestea, ele pot provoca reacții adverse neplăcute și pot interacționa negativ cu alte medicamente.
- Agoniști ai receptorilor de leucotriene (LTRA): aceste medicamente sunt recomandate numai dacă le-ați luat înainte de a rămâne gravidă. O excepție este zileutonul, care nu este recomandat în timpul sarcinii din cauza efectelor secundare legate de ficat.
- Imunoterapia cu alergeni (AIT): Acest tratament poate fi adesea continuat în timpul sarcinii. Cu toate acestea, nu este clar dacă este sigur să porniți în timpul sarcinii.
Medicamente nepreferate
Unii corticosteroizi inhalatori traversează placenta în concentrații mari și prezintă un risc.
Corticosteroizii care nu sunt recomandați în timpul sarcinii includ dexametazona, betametazona și prednisonul oral, deoarece sunt asociați cu rate mai mari de malformații congenitale.
Omalizumab nu trebuie început în timpul sarcinii, deoarece doza este dependentă de greutate, ceea ce prezintă o problemă cu creșterea rapidă în greutate a sarcinii.
Tratamentul dumneavoastră are nevoie de o schimbare?
Astmul dumneavoastră este considerat slab controlat dacă simptomele astmului:
- Sunt prezente mai mult de două zile pe săptămână
- Treziți-vă mai mult de două nopți pe lună
În acest moment, bebelușul dvs. este expus riscului de reducere a oxigenului și a problemelor asociate. Discutați cu medicii despre ajustarea planului de tratament, astfel încât să puteți gestiona corect starea.
Un cuvânt de la Verywell
Aproximativ o treime din persoanele cu astm care rămân însărcinate vor avea simptome mai severe în timpul sarcinii. O altă treime va prezenta simptome mai puțin severe, iar ultima treime nu va avea modificări ale simptomelor. Nu puteți fi sigur unde veți cădea în acest amestec, deci este vital să continuați să vă consultați specialistul în astm în timpul sarcinii, să vă monitorizați astmul și să urmați regimul de tratament.



.jpg)



-in-multiple-sclerosis.jpg)