Anii de uzură vă pot afecta pe genunchi. Dacă ați suferit dureri plictisitoare, dureroase sau ascuțite la genunchi în timp ce stați în picioare, este posibil ca durerea dvs. să fie cauzată de una dintre cele trei condiții:
- Sindrom patelofemoral
- Lacrimi degenerative cronice de menisc
- Osteoartrita timpurie
Dacă ați fost sportiv în trecut, șansele de a dezvolta unul dintre cei trei sunt chiar mai mari. Aceste condiții obișnuite care încep adesea ca o simplă neplăcere se pot transforma în condiții mai grave dacă nu sunt tratate în timp util.
Panuwat Dangsungnoen / EyeEm / Getty Images
Cauze
Sindromul patelofemoral (SFP)
Sindromul patelofemoral (SFP), cunoscut și sub numele de sindromul durerii patelofemorale, este o afecțiune dureroasă a genunchiului care apare atunci când nervii din partea din față a genunchiului simt durerea. Este, de asemenea, cea mai frecventă cauză a durerii de genunchi în Statele Unite. Cauzele SFP sunt multifactoriale și complexe, dar majoritatea studiilor indică patru factori principali care contribuie:
- Nealinierea extremității inferioare și / sau rotulei
- Dezechilibru muscular al extremității inferioare
- Supraactivitate / supraîncărcare
- Trauma
Dintre cei patru factori care contribuie, utilizarea excesivă pare a fi cea mai importantă.
Supraactivitatea cu un genunchi care are probleme structurale este deosebit de îngrijorătoare. Dezechilibrele musculare - deși mușchii de pe o parte a genunchiului fiind mai puternici sau mai flexibili decât cealaltă - pot duce la inflamație și durere.
Rezultatul dezechilibrelor musculare este că forțele plasate pe genunchi nu se deplasează prin canalele sale normale, prin cvadriceps și alți mușchi care înconjoară rotula și prin canelura trohleară. Acest lucru poate duce la iritarea nervilor din tendoane, țesuturile sinoviale și mușchii din jurul capacului genunchiului.
Cine este în pericol pentru PFS?
PFS afectează adesea sportivii și cei care se angajează în alergare, baschet și alte sporturi. Femeile sunt deosebit de vulnerabile la SFP, în special la o vârstă mai mică. Acest gând se datorează parțial probabilității mai mari de malaliniere rotuliană la femei, pe lângă dezechilibrele musculare.
PFS este cel mai simptomatic în timpul pozițiilor în care genunchiul este flexat, cum ar fi după ce ați stat o perioadă lungă de timp, exerciții care necesită ghemuit profund sau, cel mai frecvent, urcarea scărilor. Întărirea mușchilor din jurul șoldurilor și a cvadricepsului și întinderea benzii iliotibiale, a hamstrilor și a cvadricepsului poate ajuta la ameliorarea tensiunii pe genunchi.
Degenerarea cronică a meniscului
Meniscul este o bucată de cartilaj cauciucată, în formă de c, care amortizează genunchiul. Când meniscul este rupt brusc, poate provoca blocarea piciorului și impactul asupra capacității tale de a merge, dar cel mai adesea cartilajul din genunchi este deteriorat în timp din cauza uzurii. poate deveni o problemă.
Degenerarea cronică a meniscului poate apărea din cauza stării excesive sau a alergării. Lacrimile acute de menisc provin de obicei din pivotare bruscă sau răsucire așa cum se vede în baschet sau fotbal. Un menisc rupt produce în mod normal dureri localizate, care sunt mai grave în timpul mișcărilor de răsucire și ghemuire.
Niveluri de durere
Durerea cauzată de un menisc rupt variază foarte mult, dar unii oameni sunt capabili să:
- Mers pe jos
- Stand
- Sta
- Dormi
Alții au umflături și dureri articulare.
Când cartilajul din genunchi se deteriorează în timp, bucăți mici se blochează în articulație. Acest lucru se poate întâmpla în timpul tranziției de a sta în picioare sau în timpul mișcării. Dacă genunchiul dvs. se blochează sau vă determină modificarea mersului, este imperativ să solicitați o evaluare de către un chirurg ortoped.
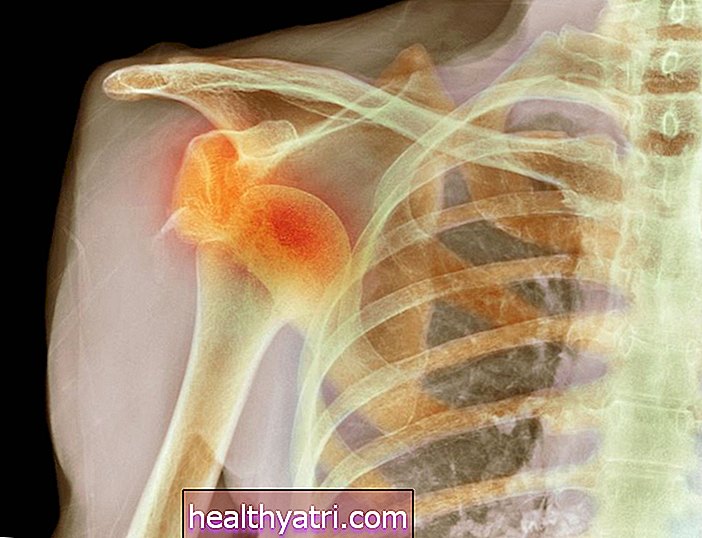
Osteoartrita
Pe măsură ce îmbătrânești, cartilajul din genunchi poate începe să se descompună. Fricțiunea cauzată de frecarea oaselor genunchiului dvs. poate provoca:
- Durere
- Daune meniscale
- Inflamaţie
- Deformarea osoasă
Deși osteoartrita este de obicei asociată cu vârsta înaintată, mulți adulți mai tineri suferă de osteoartrita timpurie, mai ales dacă ați suferit o leziune gravă la genunchi în trecut.
Osteoartrita poate face dificilă mersul pe jos sau în picioare pentru perioade lungi de timp. S-a demonstrat că ameliorarea tensiunii articulațiilor prin așezarea periodică sau stabilirea sau administrarea de medicamente antiinflamatoare ameliorează temporar simptomele, dar atenuarea obezității și a excesului de greutate este o soluție mai eficientă pe termen lung.
Diagnostic
Diagnosticul durerii de genunchi în picioare se face de obicei pe baza unui istoric medical detaliat și a unui examen fizic. Întrebările care vi se vor adresa vor varia de la medicamentele pe care le utilizați la întrebări despre traume la nivelul genunchiului, inclusiv intervenții chirurgicale anterioare și activități de suprautilizare.
Sindromul patelofemoral (SFP)
SFP este considerat un diagnostic de excludere, ceea ce înseamnă că terapeutul fizic, medicul primar, ortopedul sau un alt profesionist din domeniul sănătății trebuie să excludă alte condiții pe care le poate imita. Dacă descrieți că genunchiul dvs. cedează sau că simțiți o senzație de prindere în genunchi, vi se poate cere să primiți un RMN, deoarece acestea ar putea fi semne de deteriorare a ligamentelor sau a cartilajului din genunchi.
Lacrimă meniscală degenerativă cronică
În cazul în care un profesionist din domeniul sănătății suspectează o ruptură de menisc, acesta poate asculta clicul sau apariția genunchiului la mișcare. Se poate efectua un test McMurray, care implică îndoirea și rotirea genunchiului și ascultarea unui pop sau a unui clic. Testul este pozitiv dacă se aude un pop sau un clic.
Dacă istoricul medical și examinarea clinică vă prezintă un risc ridicat de a avea o ruptură de menisc, atunci vi se va cere să obțineți un RMN pentru a căuta cartilaj liber în genunchi. Dacă RMN este neconcludent, se poate efectua o artroscopie pentru a ajuta la detectarea lacrimii. Cu toate acestea, un RMN este tehnica de imagistică folosită pentru a ajuta la diagnosticarea lacrimilor meniscului.
Osteoartrita
Dacă vă confruntați cu dureri de genunchi în picioare, un profesionist din domeniul sănătății vă va examina genunchiul pentru a vedea dacă există mișcări și semne de inflamație, cum ar fi căldură, roșeață sau zone umflate ale genunchiului. De asemenea, aceștia vă pot întreba despre medicamentele pe care le luați și despre modul în care starea v-a afectat viața de zi cu zi. Un medic primar poate efectua chiar și o aspirație comună pentru a exclude afecțiunile care imită osteoartrita, cum ar fi guta și artrita reumatoidă.
În timp, pintenii osoși se pot dezvolta din cauza frecării frecvente a osului pe os. O radiografie în picioare este utilizată pentru a detecta scleroza osoasă, chisturile subcondrale și îngustarea spațiului articular. Un RMN nu ar fi necesar pentru diagnosticarea osteoartritei, cu excepția cazului în care se caută o ruptură meniscală, cum ar fi dacă există simptome mecanice asociate, cum ar fi prinderea sau blocarea, sau pentru a evalua cartilajul dacă se suspectează o zonă foarte mică de pierdere a cartilajului, dar nu poate să fie verificat pe raze X.
Tratament
Metodele de tratament conservator sunt de obicei utilizate pentru a trata afecțiunile care cauzează dureri de genunchi în timp ce stați în picioare.
Orezul. Metodă
Metoda RICE de odihnă, gheață, compresie și ridicare implică:
- Odihna piciorului
- Aplicarea pachetelor de gheață în mod regulat
- Folosirea bandajelor de compresie
- Ridicarea genunchiului deasupra nivelului inimii.
Protocolul RICE poate fi utilizat imediat după rănire și înainte de a consulta un medic.
Medicament
PFS, lacrimi de menisc și osteoartrita timpurie pot provoca inflamații ale genunchiului. Administrarea de medicamente antiinflamatoare fără prescripție medicală (OTC), cum ar fi acetaminofen și ibuprofen, poate ajuta la reducerea durerii și umflăturii. De remarcat, AINS, în special naproxenul, s-au dovedit a fi deosebit de eficiente în scăderea durerii PFS și este tratamentul de primă linie al osteoartritei.
În cazul în care medicamentele fără prescripție medicală eșuează, atunci AINS cu tărie prescrisă vor fi prescrise de obicei. Dacă simptomele încă nu răspund la medicația orală, se pot încerca injecții. De obicei, va fi inițiat mai întâi un studiu al injecțiilor cu cortizon și, în general, va oferi o anumită ușurare pentru majoritatea pacienților, deși durata ușurării variază. Pentru osteoartrita, alte tipuri de injecții care lubrifiază articulația pot fi încercate în ultimă instanță.
Fizioterapie
S-a dovedit că terapia fizică ajută la accelerarea timpului de recuperare după osteoartrită, lacrimi de menisc și SFP. Terapia fizică poate include exerciții de întărire, un regim de întindere și masaje. S-ar putea să fiți surprinși de modul în care implementarea unui regim simplu de întărire musculară care se concentrează pe punctele slabe ale grupurilor musculare din jurul genunchiului - cum ar fi abductorii șoldului sau cvadricepsul - pot ajuta la ameliorarea simptomelor. Exercițiile de întărire a cadrelor, în special consolidarea izometrică a cadrelor, sunt cele mai benefice pentru menținerea sănătății genunchiului și atenuarea durerii.
Interventie chirurgicala
Chirurgia este utilizată rar pentru SFP sau osteoartrită, dar poate fi utilizată pentru a repara un menisc rupt, deși lacrimile degenerative cronice care cauzează dureri de genunchi în picioare rareori necesită o intervenție chirurgicală.
Diagnosticul precoce și utilizarea metodelor de tratament conservatoare, cum ar fi utilizarea medicamentelor antiinflamatorii, a aparatului dentar sau a unei lovituri cu cortizon, s-au dovedit că nu numai că îmbunătățesc rezultatele, ci ajută și la evitarea intervențiilor chirurgicale, cum ar fi înlocuirea genunchiului din osteoartrita. Un aparat de susținere a genunchiului sau o injecție cu cortizon poate fi, de asemenea, utilizat pentru a prelungi timpul până la intervenția chirurgicală chiar și pentru cei cu o leziune îndelungată.
Copiind
Durerile de genunchi în picioare pot fi foarte debilitante și vă pot limita activitățile. S-ar putea să constatați că opriți activități de care v-ați bucurat anterior din cauza durerii. Condițiile degenerative cronice, cum ar fi osteoartrita și lacrimile meniscului, pot duce la complicații mult mai grave.
Combinația dintre diagnosticarea și tratamentul timpuriu și modificările stilului de viață, cum ar fi reducerea consumului de alcool, renunțarea la fumat și menținerea unei greutăți sănătoase pot fi tot ceea ce aveți nevoie pentru a vă atenua durerea și a vă întoarce la activitățile pe care le iubiți fără durere.