Intervenția chirurgicală pentru corectarea unei hernii vaginale, numită și prolaps de organe pelvine (POP), poate ajuta la restabilirea integrității țesuturilor și mușchilor compromiși meniți să mențină organele pelvine precum vezica și rectul la locul lor. Cunoscută sub numele de intervenție chirurgicală POP, procedura vizează reducerea simptomelor precum presiunea pelviană și scurgerile de urină, punând structurile pelvine înapoi în poziție și creând suport chirurgical pentru a preveni căderea acestora către sau în afara vaginului.
NORRIE3699 / Getty ImagesCe este chirurgia pelvisului cu prolaps de organ?
Operația POP este o operație care ridică organele pelvine care s-au scufundat în sau din vagin. Hernierea vezicii urinare este cea mai frecventă dintre acestea, dar rectul, uterul, intestinul și colul uterin pot face acest lucru și.
Acest tip de intervenție chirurgicală implică întărirea ligamentelor și a mușchilor cu suturi. Dacă țesutul conjunctiv și mușchii existenți nu pot fi corect reparați sau întăriți în acest mod, ochiurile artificiale - un dispozitiv medical asemănător ecranului - pot fi amplasate pentru a oferi suport adecvat.
Abordări chirurgicale
Corecția chirurgicală a prolapsului organelor pelvine se poate face transvaginal (prin vagin), laparoscopic (cu o mică incizie abdominală inferioară) sau ca o procedură asistată de robot. Toate aceste abordări minim invazive se fac cu un dispozitiv chirurgical echipat cu o cameră.
Uneori, operații extinse cu histerectomie (îndepărtarea uterului) se fac cu o laparotomie deschisă și o incizie abdominală inferioară mare. Cu o procedură deschisă, chirurgul dvs. vă va vizualiza organele pelvine direct.
Operația de prolaps vaginal se face cu anestezie generală pentru controlul durerii.
Proceduri
Există mai multe proceduri considerate operații POP:
Chirurgia reconstructivă se poate face pentru a menține poziția structurilor pelvine. Și uneori se face o intervenție chirurgicală obliterativă, în care peretele vaginal este îngustat chirurgical ca mijloc de susținere a structurilor pelvine. (Acest lucru face ca relațiile vaginale viitoare să nu mai fie posibile.)
Contraindicații
Este posibil să nu fiți capabil să aveți o intervenție chirurgicală de prolaps pelvian dacă aveți un risc ridicat de complicații. De exemplu, un istoric de aderențe (cicatrici chirurgicale), boli medicale majore sau o tulburare de sângerare poate duce la probleme substanțiale după operație.
Operația de prolaps al organelor pelvine poate implica o histerectomie dacă uterul este prolaps. Uneori nu este posibilă repararea chirurgicală pentru susținerea uterului sau poate exista un risc ridicat de prolaps în cazul în care țesutul suportiv înconjurător este deosebit de slab sau atrofiat (subțiat). Deoarece o femeie nu poate rămâne însărcinată și va experimenta menopauză medicală dacă se face o histerectomie și se elimină și ovarele - decizia de a elimina uterul trebuie luată în considerare.
Riscuri potențiale
Există efecte secundare asociate cu anestezia generală și intervenția chirurgicală. Pe lângă acestea, intervenția chirurgicală de prolaps pelvian poate provoca:
- Sângerare
- Infecții
- Leziunea structurilor din bazin
- Aderențe
Preocupări legate de plasele chirurgicale
Food and Drug Administration (FDA) a emis o declarație despre posibilele complicații ale ochiurilor chirurgicale, care includ durere, prolaps recurent și leziuni care necesită intervenție chirurgicală. Plasa transvaginală este asociată cu o rată de complicații mai mare decât plasa plasată în abdomen.
Cu toate acestea, ochiurile chirurgicale pot fi extrem de eficiente în tratamentul chirurgical al POP. Dumneavoastră și medicul dumneavoastră ar trebui să discutați despre riscurile și beneficiile ochiurilor chirurgicale în cazul dumneavoastră și dacă este recomandată sau nu utilizarea acestuia.
Scopul chirurgiei POP
Operația de prolaps al organelor pelvine se face pentru a elimina presiunea asupra vaginului din organele pelvine. Presiunea poate provoca o varietate de complicații, inclusiv incontinența urinei sau a scaunului, infecții și eroziunea țesutului vaginal.
Există diferite tipuri de hernii vaginale:
- Un cistocel este hernierea vezicii urinare în vagin și se află în peretele vaginal anterior (peretele frontal al vaginului).
- Un uretrocel este o cădere a uretrei, care este conducta prin care urină călătorește înainte de a ieși din corp.
- Un rectocel este o hernie a rectului în vagin și se află în peretele vaginal posterior (peretele posterior al vaginului).
- Un enterocel este o hernie a intestinului subțire în vagin și, de obicei, rezultă din pierderea suportului pelvian din partea superioară a vaginului, aproape de colul uterin.
- Prolapsul uterin este hernierea uterului în vagin și rezultă din slăbiciunea ligamentelor cardinale sau uterosacrale care susțin uterul.
Leziunile sau slăbiciunea mușchilor podelei pelvine pot cauza căderea organelor pelvine în vagin. Când structurile de susținere a pelvisului slăbesc, este posibil ca două sau trei organe pelvine să cadă împreună; este posibil să aveți un cistocel cu uretrocel sau o altă combinație de prolaps.
Majoritatea femeilor cu prolaps de organe pelvine, de fapt, nu prezintă efecte vizibile, caz în care intervențiile nu sunt în general necesare.
Dar atunci când apar simptome, acestea pot include:
- Bombat în vagin
- Greutate, plenitudine, durere sau tragere în vagin, adesea agravându-se la sfârșitul zilei sau în timpul mișcării intestinului
- Dificultate în golirea completă a vezicii urinare
- Durere la urinare
- Dificultăți sexuale
- Infectii ale tractului urinar
- Scurgerea urinei, în special în timpul tusei, al exercițiilor fizice sau al râsului
- Constipație
- Scaun cu scurgere
- Probleme la controlul gazului
Simptomele specifice de prolaps ale organelor pelvine depind de organele pelvine care au herniat prin vagin. De exemplu, cistocelii provoacă în general simptome urinare.
Managementul conservator, cum ar fi exercițiile de podea pelviană sau plasarea unui pesar (un dispozitiv flexibil care se introduce în vagin), este adesea eficient pentru reducerea acestor simptome.
Chirurgia poate fi luată în considerare dacă astfel de măsuri conservatoare nu au funcționat.
Cum să vă pregătiți
Pregătirea chirurgicală include o evaluare a structurilor anatomice implicate în hernia vaginală pentru planificarea procedurală, precum și teste pentru pregătirea anesteziei.
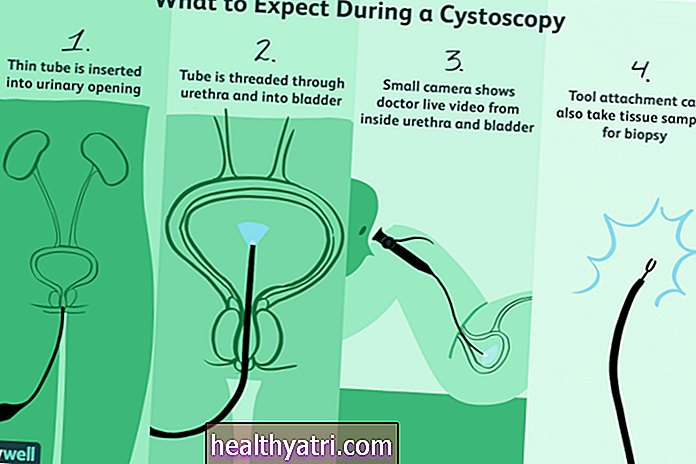
Medicul dumneavoastră vă va examina simptomele și va efectua un examen pelvian. Testele de diagnosticare a imaginii, cum ar fi tomografia computerizată abdominală și pelviană (CT), vor fi utilizate pentru a evalua organele care au prolapsat și măsura în care acestea sunt în afara poziției. Se va lua o decizie cu privire la dacă veți avea nevoie de plasarea chirurgicală a plaselor.
Veți avea, de asemenea, o analiză a urinei sau teste ale funcției urinei, cum ar fi un test de cistouretrogramă de anulare (VCUG) pentru a evalua implicarea vezicii urinare. Testele de pre-anestezie vor include o hemoleucogramă completă (CBC), teste de chimie a sângelui, o radiografie toracică și o electrocardiogramă (EKG).
Locație
Veți fi operat într-o sală de operații a spitalului. Va trebui să rămâneți în spital câteva zile după operație înainte de a fi externat. Aranjați ca cineva să vă conducă acasă.
Mancare si bautura
Va trebui să vă abțineți de la alimente și băuturi după miezul nopții din noaptea dinaintea operației de prolaps pelvian.
Medicamente
Este posibil să trebuiască să faceți unele ajustări la medicamentele pe care le luați în săptămâna dinaintea operației.
Dacă luați în mod regulat diluanți de sânge, medicul dumneavoastră vă va oferi instrucțiuni despre oprirea sau scăderea dozei. În plus, poate fi necesar să vă ajustați temporar doza de medicamente pentru diabet, steroizi sau antiinflamatoare nesteroidiene în zilele anterioare intervenției chirurgicale.
Asigurați-vă că medicul dumneavoastră este la curent cu toate medicamentele și suplimentele pe care le luați.
Ce sa aduc
Împachetați haine pentru a merge acasă, care să fie libere și confortabile, deoarece este posibil să aveți unele dureri și umflături în zona pelviană și inferioară a abdomenului.
Asigurați-vă că aveți identificarea, informațiile privind asigurarea de sănătate și o formă de plată pentru orice parte din taxa chirurgicală de care sunteți responsabil.
Modificări ale stilului de viață pre-op
S-ar putea să vi se solicite să utilizați un preparat intestinal cu o zi înainte de operație. Acesta este un medicament care vă face să aveți mișcări intestinale care vă golesc colonul și poate reduce riscul de infecție postoperatorie după o intervenție chirurgicală POP.
Ce să ne așteptăm în ziua operației
Când mergeți la întâlnirea chirurgicală, va trebui să vă înregistrați și să semnați un formular de consimțământ.
Veți merge într-o zonă preoperatorie unde temperatura, pulsul, tensiunea arterială, frecvența respiratorie și saturația oxigenului vor fi monitorizate. Veți avea o linie intravenoasă (IV, într-o venă) plasată pe braț sau pe mână pentru a fi utilizată pentru administrarea medicamentelor, cum ar fi un anestezic.
Este posibil să aveți teste în aceeași zi, cum ar fi CBC, nivelurile de chimie a sângelui și un test de urină.
Este posibil să aveți plasat un cateter urinar, iar chirurgul și anestezistul dvs. vă pot examina înainte de procedura dumneavoastră. Veți merge apoi în sala de operație.
Înainte de operație
Dacă un cateter nu a fost deja plasat, unul va fi acum. Anestezia va începe cu medicamente injectate în IV pentru a vă face să dormiți, pentru a vă preveni să simțiți durere și pentru a reduce mișcarea musculară. Veți avea un tub de respirație plasat în gât pentru a permite respirația asistată mecanic pe tot parcursul intervenției chirurgicale.
Tensiunea arterială, pulsul, respirația și saturația de oxigen vor fi monitorizate pe tot parcursul procedurii.
Un drapaj chirurgical va fi plasat peste abdomen și pelvis. Zona chirurgicală va fi expusă și curățată cu o soluție antiseptică.
În timpul operației
Chirurgul dvs. va face o incizie în abdomen sau vagin. O incizie abdominală transvaginală sau laparoscopică va fi mică, având o lungime de aproximativ un centimetru. Pentru o laparotomie deschisă, incizia va fi mai mare, măsurând între trei și șase inci.
Pentru o intervenție chirurgicală laparoscopică sau o laparotomie deschisă, acoperirea peritoneală va fi tăiată, de asemenea. Peritoneul este o membrană subțire sub piele, care vă cuprinde organele pelvine și abdominale. (De obicei nu trebuie tăiat dacă aveți o procedură transvaginală, deoarece vaginul se află în peritoneu.)
Dacă este cazul, un dispozitiv cu cameră va fi introdus în incizia chirurgicală. Ligamentele slăbite și orice structuri care nu sunt la locul lor vor fi deja identificate în imagistica preoperatorie, iar chirurgul dvs. va naviga către ele în acest moment.
Folosind instrumente chirurgicale, chirurgul dvs. vă va muta ușor organele pelvine în poziția optimă și apoi va crea suportul necesar folosind sutură și / sau plasă chirurgicală.
Se vor utiliza una sau mai multe tehnici pentru menținerea sprijinului organelor pelvine, inclusiv:
- Întărirea mușchilor și / sau a ligamentelor prin repoziționarea lor și ținerea lor împreună cu suturi
- Atașarea unei porțiuni din vagin la structurile din apropiere
- Strângerea peretelui vaginal prin reducerea dimensiunii deschiderii vaginale cu sutură
- Plasarea plaselor pentru a menține organele herniate în poziție
- Îndepărtarea uterului dacă nu poate fi acceptată cu aceste metode
Care dintre ele utilizează chirurgul dvs. vor fi planificate înainte de operație, dar unele detalii despre procedura dvs. - cum ar fi câte suturi sunt plasate sau dimensiunea exactă a ochiului - vor trebui să fie determinate în timp ce acesta este în desfășurare și chirurgul dvs. asigură structurile anatomice la locul lor.
Uneori pot apărea probleme neașteptate. De exemplu, este posibil ca vaginul să se fi atrofiat mai mult decât se anticipase și este posibil să aveți nevoie să aveți colul uterin fixat pe coadă, pe lângă sau, în loc, pentru a vă asigura vaginul pe coadă. Chirurgul dumneavoastră va trebui să ajusteze planul chirurgical într-un astfel de caz.
Cu toate acestea, îndepărtarea uterului se va face numai dacă ați consimțit acest lucru înainte de operație.
După ce structurile pelvine sunt fixate, dispozitivul laparoscopic (dacă chirurgul dvs. folosește unul) și orice instrumente chirurgicale sunt îndepărtate. Incizia în abdomen sau vagin va fi închisă cu cusături, iar rana va fi acoperită cu bandaje chirurgicale.
Medicația anestezică va fi apoi oprită sau inversată, iar tubul respirator va fi îndepărtat. Echipa ta de anestezie se va asigura că poți respira singur înainte de a părăsi sala de operație.
După operație
Te vei trezi în zona de recuperare și vei primi medicamente pentru durere, după cum este necesar. Veți fi transportat în camera de spital în câteva ore.
Cateterul urinar va fi îndepărtat la aproximativ două zile după operație. Este posibil să aveți sângerări vaginale sau sânge în urină, iar echipa chirurgicală va monitoriza cantitatea pentru a vă asigura că vă vindecați corect.
Înainte de a putea pleca acasă, dacă nu puteți trece urina pe cont propriu, este posibil să fiți trimis acasă cu un cateter urinar, iar medicul dumneavoastră îl va îndepărta la vizita de urmărire la birou. De asemenea, medicul dumneavoastră va verifica dacă puteți trece fără scaun și gaze fără dificultate. Dacă puteți și vă recuperați altfel așa cum era de așteptat, veți fi externat.
Veți primi o rețetă sau o recomandare pentru un medicament pentru durere fără prescripție medicală, precum și orice alte medicamente pe care trebuie să le luați (cum ar fi terapia de substituție hormonală dacă ați avut o histerectomie cu îndepărtarea ovarelor). Vor fi furnizate instrucțiuni cu privire la pașii următori, îngrijirea la domiciliu și când trebuie să vă apelați medicul.
Recuperare
Va dura câteva săptămâni pentru a vă recupera după operația POP. Procedurile care implică o reparație mai extinsă pot dura mai mult timp pentru a se recupera decât cele care sunt mai puțin complicate.
Medicul dumneavoastră vă va sfătui când va trebui să fiți văzut, dar de multe ori va trebui să fiți văzut în decurs de o săptămână și din nou la câteva săptămâni după operație. Furnizorii dvs. vă vor examina rana și vor elimina cusăturile, dacă este necesar. Este posibil să aveți și teste imagistice pentru a evalua reparația.
Vindecarea
Păstrați rana curată și uscată pe măsură ce vindecați. Puteți lua medicamentele pentru durere conform instrucțiunilor, dacă este necesar; pachetele reci pot ajuta la reducerea umflăturii pelvine.
Este posibil să aveți în continuare sângerări vaginale sau sânge în urină. Puteți utiliza un tampon sanitar pentru a absorbi sângele vaginal, dar nu plasați un tampon sau orice altceva în vagin în timp ce vă vindecați încă. Este important să contactați cabinetul chirurgului dumneavoastră dacă aveți mai multe sângerări decât vi s-a spus să anticipați.
Când să-ți suni medicul
Sunați la cabinetul medicului dumneavoastră dacă aveți oricare dintre aceste semne de complicații:
- Febră
- Sângerări excesive
- Agravarea sau durerea excesivă
- Cheaguri de sânge în urină sau din vagin
- Pisica care vine de la rană
- Roșeață sau sensibilitate în jurul plăgii
- Constipație severă
- Incapacitatea de a trece urina
- Distensie abdominală (mărire)
Faceți față recuperării
Veți avea restricții în ceea ce privește conducerea, exercițiile fizice și ridicarea greutăților. Dar a vă limita activitatea fizică nu înseamnă că nu ar trebui să fiți activ deloc.
Starea în pat săptămâni poate crește riscul formării cheagurilor de sânge și a atrofiei musculare (subțierea), deci este esențial să aveți o anumită activitate. Mutați-vă în conformitate cu indicațiile medicului dumneavoastră. Acest lucru ar putea însemna să faceți scurte plimbări în cartierul dvs. sau în jurul casei.
Medicul dumneavoastră vă va sfătui să vă abțineți de la actul sexual timp de câteva săptămâni în timp ce vă reveniți.
După câteva săptămâni, veți putea crește activitatea fizică așa cum este tolerat și recomandat de chirurgul dumneavoastră. Medicul dumneavoastră vă va spune când aveți undă verde pentru activități precum conducerea și exercițiile fizice.
Activitățile dvs. vor fi limitate pentru mai mult timp dacă ați avut o laparotomie deschisă sau dacă ați avut complicații precum sângerări sau infecții după operație.
Ingrijire pe termen lung
S-ar putea să vi se recomande să faceți exerciții pentru podeaua pelviană pentru a vă consolida controlul mușchilor pelvieni după operație.
Dacă ați suferit o histerectomie ca parte a intervenției chirurgicale POP și nu ați ajuns deja la menopauză, atunci este posibil să aveți o menopauză bruscă după operație, în funcție de eliminarea sau nu a ovarelor.
Acest lucru poate provoca o serie de probleme, cum ar fi oboseala, osteoporoza și modificări ale greutății, mai ales dacă ovarele dvs. au fost îndepărtate în momentul intervenției chirurgicale. Cu toate acestea, chiar dacă ovarele nu v-au fost îndepărtate, este posibil să vă confruntați cu aceste probleme mai devreme decât altfel.
Dvs. și medicul dumneavoastră puteți discuta despre tratamentul pe termen lung, cum ar fi terapia de substituție hormonală, dacă ați suferit o histerectomie și ovarele dvs. au fost, de asemenea, îndepărtate.
Posibile intervenții chirurgicale viitoare
Operația de reparare a herniei vaginale este concepută ca o singură procedură, dar după o reparație chirurgicală, puteți fi expus riscului de prolaps de organe pelvine recurente.
Dacă dezvoltați prolaps de organe pelvine recurente sau complicații, cum ar fi datorită plasării ochiurilor, este posibil să aveți nevoie de una sau mai multe proceduri chirurgicale suplimentare pentru reparare.
Ajustări ale stilului de viață
Este posibil să trebuiască să efectuați ajustări majore ale stilului de viață după operația de prolaps de organe pelvine.
Dacă ați avut o procedură obliterativă, actul sexual vaginal nu mai este o opțiune pentru dvs. Aceasta poate fi o ajustare majoră, chiar dacă ați simțit că ați înțeles și ați acceptat această consecință înainte de operație. Dumneavoastră (sau dumneavoastră și partenerul dvs.) puteți beneficia de a vorbi cu un terapeut despre modul în care această schimbare vă afectează viața.
În plus, poate fi necesar să faceți ajustări la obiceiurile intestinale și ale vezicii urinare. De exemplu, vă puteți asigura că sunteți întotdeauna lângă o toaletă în caz că aveți urgență. Sau medicul dumneavoastră vă poate sfătui să vă goliți periodic vezica conform unui program, pentru a evita scurgerile.
Un cuvânt de la Verywell
Adesea, hernia vaginală nu necesită intervenție sau poate fi gestionată cu metode non-chirurgicale. Dacă aveți prolaps de organe pelvine, este posibil să aveți efecte subtile care se pot agrava în timp, deci este important să discutați cu medicul dumneavoastră dacă aveți probleme cu vezica urinară sau presiune pelviană. Chirurgia nu este cel mai frecvent tratament pentru prolapsul organelor pelvine, dar poate fi necesară pentru prevenirea complicațiilor grave.
















.jpg)

.jpg)



