Pielea feței este un câmp minat de potențiale probleme - de la pete de vârstă, coșuri, cicatrici și acnee, până la ciuperci, chisturi și puncte negre. Dar pielea feței este deosebit de vulnerabilă la cancerul de piele de toate tipurile, iar cancerul de piele de pe față se poate masca cu ușurință ca oricare dintre aceste alte afecțiuni.
Afecțiunile pielii, inclusiv keratoza actinică, carcinomul cu celule bazale și carcinomul cu celule scuamoase, sunt tipuri comune de cancer de piele care se pot întâmpla pe față. Fața este, de asemenea, un loc comun al melanomului, plus că există și alte câteva tipuri de cancer de piele mai puțin cunoscute care pot afecta fața.
Acestea nu sunt cancere faciale. Sunt doar cancere de piele care tind să apară mai des pe față, probabil din cauza expunerii crescute la soare pe această parte a corpului. Riscul de a face aceste tipuri de cancer de piele pe față crește odată cu cantitatea de expunere la soare și alte expuneri la lumină ultravioletă (UV).
Aproximativ 75% din cancerele de piele non-melanom apar la nivelul capului sau gâtului.
Cancerul de piele apare atunci când celulele din straturile pielii se deteriorează și încep să crească fără control. Celulele necinstite cresc în tumori care arată și acționează diferit de pielea normală sănătoasă din jurul lor. Razele UV joacă un rol important în deteriorarea celulelor, rupându-le genele și provocând mutații care duc la creșterea în afara controlului.
Dacă sunteți îngrijorat de cancerul de piele de pe față, țineți cont de orice pete, pete sau alunițe noi sau cu aspect ciudat sau de senzație, în special în zonele deteriorate de soare ale corpului. Tipurile de cancer de piele de pe față pot arăta ca orice, de la o pată de bronz de șapă până la un corn care crește de pe obraz.
CasarsaGuru / Getty Images
Cheratoza actinică
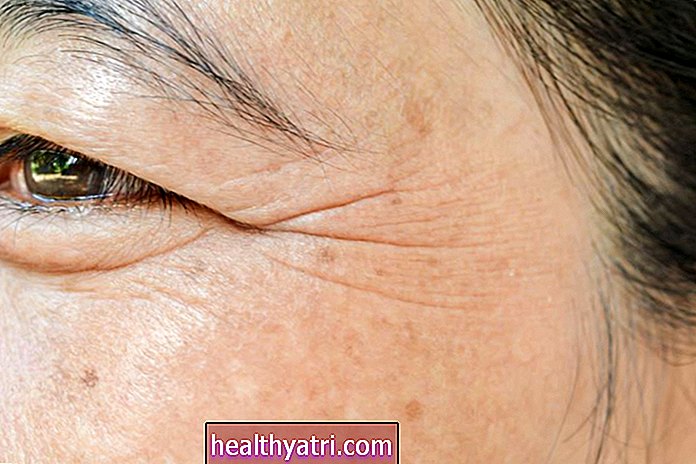
Cheratoza actinică (AK), numită și cheratoză solară, este o afecțiune a pielii precanceroasă obișnuită. Se găsește adesea pe față - lângă ochi, nas, urechi sau buze. Denumirea „precanceroasă” înseamnă că aceste leziuni nu sunt oficial canceroase, dar se pot transforma în cancer mai avansat dacă nu sunt tratate.
Aceste leziuni se confundă ușor cu pete de vârstă, coșuri, piele iritată sau buze prost crăpate. Aceste pete par aspre, uscate, solzoase sau cu șabloane - le puteți simți adesea înainte de a le vedea - și apar roșu, alb, cafeniu, maro, gri sau roz.
S-ar putea să mănânce, să ardă, să înțepe, să se simtă fragede sau dureroase. S-ar putea sângera, iar unele pot fi chiar grele, luând o formă care seamănă mai mult cu cornul unui animal decât cu un zit sau cu o pată a pielii.
Cine este în pericol
AK-urile sunt comune - aproximativ 40 de milioane de americani vor dezvolta AK-uri în fiecare an. Există câțiva factori de risc de care ar trebui să fiți conștienți:
- Având în trecut o expunere excesivă la lumina UV prin soare sau echipamente de bronzare interioare
- A fi de vârstă mijlocie sau în vârstă
- Având o piele limpede, care arde ușor și rar se bronzează, și păr și ochi ușori
- Condiții care suprimă sistemul imunitar: ca un transplant de organe, HIV, medicamente pentru psoriazis, artrită și alte boli autoimune
- Albinism: o afecțiune moștenită care duce la lipsa de pigment în păr, piele și ochi
- Xeroderma pigmentosum: o boală moștenită care provoacă sensibilitate la soare
- Sindromul Rothmund-Thomson: o boală rară care afectează pielea
- Sindromul Bloom: o boală rară care face pacienții mai sensibili la soare
Tratament
Deoarece AK-urile pot duce la condiții mai periculoase dacă nu sunt tratate, este esențial ca medicul dermatolog să examineze orice pete suspecte și să ia măsuri pentru a le trata cât mai curând posibil. Toate tratamentele elimină leziunile, decizia tratamentului care trebuie utilizat depinde de locația leziunii, de numărul și de preferința pacientului.
Tratamentele pot include diverse intervenții chirurgicale care îndepărtează petele AK, inclusiv:
- Criochirurgie: Distruge leziunea cu frig extrem
- Chiuretaj: Răzuire împreună cu sau fără electrodesecare, care folosește căldură și răzuire fizică pentru a îndepărta pata
- Chirurgie Mohs: o abordare care lasă cât mai mult țesut sănătos posibil prin excizia pielii și examinarea acesteia la microscop pentru a căuta celule canceroase și repetarea până la eliminarea întregului cancer
De asemenea, medicii pot folosi tratamente distructive pentru a distruge leziunile direct. Acestea includ tratamente cu laser și terapie fotodinamică, care utilizează lumina combinată cu medicamente pentru a distruge celulele precanceroase.
Medicii ar putea prescrie, de asemenea, medicamente pentru tratarea AK, inclusiv creme pentru piele, cum ar fi Adrucil (fluorouracil), Solaraze (diclofenac) și Aldara (imiquimod).
Cheilita actinică
Cheilita actinică este o afecțiune precanceroasă a buzei (similară cu cheratoza actinică). Unii medici îl clasifică ca un SCC în stadiu incipient (numit in-situ) al buzei. Se prezintă ca o inflamație a buzelor roșie, uscată, descuamată, cu mâncărime.
Se simte ca buzele crăpate persistente sau strângerea buzelor și este posibil să vedeți atrofie și estompare a graniței dintre buze și piele. Buzele devin solzoase și aspre, cu eroziuni sau fisuri și o textură asemănătoare cu a șmirghelului. Este mai frecvent pe buza inferioară, dar se poate întâmpla și pe buza superioară.
Cheilita actinică este, de asemenea, cunoscută sub numele de buza fermierului, buza marinarului și cheilita solară.
Cine este în pericol
Unul dintre cei mai semnificativi factori de risc pentru AC este expunerea la soare pe termen lung, în special locurile de muncă în aer liber, cum ar fi construcția, agricultura și navigația. Alți factori de risc includ:
- Pielea deschisă la culoare
- Buzele care ies afară
- Fiind bărbat și mai în vârstă
- Locuind în climă caldă și uscată, altitudini mai mari sau mai aproape de ecuator
- O istorie a cancerului de piele
- Condiții care măresc fotosensibilitatea
Tratament
Tratamentele pentru AC includ intervenții chirurgicale pentru îndepărtarea zonei afectate și potențial a unei părți a buzei. Tratamentele distructive includ terapia fotodinamică (tratamentul luminii), criochirurgia (înghețarea), ablația cu laser, dermabraziunea și electrodesecarea.
Aceste abordări par să funcționeze cel mai bine la prevenirea recurenței. Medicul dumneavoastră vă poate prescrie, de asemenea, terapii topice precum Adrucil, Aldara și gel Solaraze sau loțiune.
Carcinom bazocelular
Carcinomul bazocelular (BCC) este cel mai frecvent tip de cancer de piele. Acesta este diagnosticat de 4 milioane de ori pe an în SUA și reprezintă aproximativ 80% din cancerele de piele care nu sunt melanom. Majoritatea pot fi ușor tratate și vindecate.
BCC au o mare varietate de aparențe. Ele pot fi de culoare carne, umflături asemănătoare perlelor sau pete de culoare roz, uneori numite „papule perlate”, deoarece sunt ocazional strălucitoare.
Ele pot fi decolorate, ridicate sau relativ plate și, uneori, solzoase. Ar putea avea o depresie centrală sau ulcer. Sunt frecvente pe cap și gât, dar se pot întâmpla oriunde.
Cine este în pericol
Deși oricine poate dezvolta BCC, este mai probabil să apară la anumite persoane, în special:
- Cei cu pielea limpede, ochi albaștri, păr deschis (dar se pot dezvolta pe pielea mai închisă la culoare)
- Persoane cu ani de expunere regulată la soare sau bronzare în interior
- Expunere intermitentă la UV de mare intensitate (arsuri solare), în special în copilărie
- Cei de vârstă mijlocie sau mai în vârstă
- Oamenii care trăiesc mai aproape de ecuator
- Pacienții cărora li s-a diagnosticat deja un BCC
Tratament
Majoritatea BCC nu sunt foarte serioase. Dar, dacă aceste tipuri de cancer nu sunt recunoscute și tratate, pot duce la desfigurare, complicații și chiar moarte. BCC se răspândesc foarte rar pe tot corpul - devin maligne - dar există forme rare, agresive, care pot fi fatale.
Opțiunile de tratament includ intervenția chirurgicală, în special chiuretajul și electrodesecarea, operația Mohs, criochirurgia, chirurgia cu laser. Medicul dumneavoastră vă poate sugera, de asemenea, distrugerea tumorii prin terapie fotodinamică sau radioterapie.
Medicamentele, inclusiv medicamentele topice Aldara sau Adrucil, pot fi utilizate pentru tratamentul BCC. Dacă cancerul s-a răspândit, ar putea fi utilizate medicamente orale, inclusiv Erivedge (vismodegib) și Odomzo (sonidegib).
Carcinom cu celule scuamoase
Carcinoamele cu celule scuamoase (SCC) sunt al doilea cel mai frecvent cancer de piele și alcătuiesc celelalte 20% din cancerele de piele care nu sunt melanom.
SCC-urile ar putea arăta ca o crustă, o umflătură roșie fermă, un plasture solzos sau o durere care se vindecă și se redeschide. Pot fi ridicate, plate sau solzoase. Părțile feței care sunt cel mai frecvent afectate de SCC sunt marginea superioară a urechii, feței, gâtului, scalpului și buzei.
Cine este în pericol
Persoanele care sunt cel mai expuse riscului pentru SCC sunt cele care:
- Au pielea, părul și ochii limpezi, inclusiv albinismul
- Ați avut expunere la soare frecventă și cronică
- Sunt bărbați - bărbații primesc CSC într-un raport de 2 la 1 față de femei
- Sunt mai în vârstă
- Trăiți mai aproape de ecuator
- Au un sistem imunitar suprimat
- Utilizați sau ați folosit tutun
- Antecedente de cancer de piele sau afecțiuni precanceroase ale pielii
- Condițiile de sensibilizare la soare menționate mai sus
- Istoria virusului papilomului uman (HPV)
Tratament
SCC-urile sunt mai predispuse să se răspândească în alte părți ale corpului decât BCC-urile, dar majoritatea sunt ușor de tratat și nu sunt susceptibile de a fi letale.
Opțiunile de tratament pentru SCC includ intervențiile chirurgicale pentru cancerul de piele menționate mai sus și terapiile distructive, cum ar fi terapia fotodinamică și radiațiile. Dacă CSC se răspândește, medicul dumneavoastră vă poate recomanda chimioterapie.
Melanom
Melanomul este al nouălea cel mai frecvent cancer din SUA. De obicei apare pe trunchi la bărbați și la picioare la femei, dar se poate întâmpla și pe față. Deși este unul dintre cele mai cunoscute tipuri de cancer de piele, nu este atât de comun. Acesta reprezintă aproximativ 1% din cancerele de piele. Aproximativ 106.000 de cazuri pe an și aproximativ 7.100 mor din cauza acesteia anual.
Există patru subtipuri principale de melanom cu caracteristici unice. Melanomul se poate dezvolta din alunițele existente sau ca o nouă pată întunecată care nu era acolo până acum. Poate fi plat sau ridicat și poate sângera ușor. Părțile feței cele mai frecvent afectate sunt capul, gâtul, ochii și gura.
Cine este în pericol
Deteriorarea excesivă a soarelui este cel mai semnificativ factor de risc pentru melanom, dar unele trăsături specifice pot crește riscul de a-l dezvolta. Factorii de risc pentru melanom includ:
- Piele deschisă, păr deschis și ochi; o tendință de a arde în loc de bronz; și prezența pistruilor (melanomul este de 20 de ori mai frecvent la albi)
- Vârstă înaintată, mai ales la bărbați
- Istoricul personal sau familial al melanomului
- Un număr mare de alunițe (mai mult de 50), sindromul nevului atipic sau alunițe foarte mari prezente la naștere
- Sistem imunitar slăbit
- Xeroderma pigmentosum
Tratament
Melanomul este mortal datorită tendinței sale de a deveni malign și de a se răspândi în restul corpului. Din acest motiv, tratamentul poate fi agresiv dacă cancerul este avansat.
Medicul dumneavoastră va dori probabil să îndepărteze tumora cu o intervenție chirurgicală. În funcție de cât de mare este melanomul, ar putea dori să îi ofere o excizie largă în jurul său, posibil chiar o amputare. Dacă s-a răspândit, medicul dumneavoastră va dori, de asemenea, să facă o disecție sau o biopsie pentru a vedea dacă s-a răspândit la ganglionii limfatici.
Există o mulțime de terapii medicamentoase mai promițătoare care pot ajuta la tratarea melanomului. Imunoterapiile sunt medicamente care utilizează sistemul imunitar al organismului pentru combaterea tumorii. De asemenea, au fost dezvoltate terapii vizate - medicamente care atacă în mod specific celulele canceroase pe baza caracteristicilor lor unice.
Carcinomul glandei sebacee
Carcinomul glandei sebacee (SGC) este un cancer de piele rar care crește din celulele glandelor sebacee, părți ale pielii care secretă ulei și sebum pentru a lubrifia foliculii de păr. SGC-urile pot apărea oriunde, dar cele mai multe apar pe pleoapele superioare și inferioare, deoarece au cele mai multe glande sebacee. Acestea sunt adesea denumite cancere ale pleoapelor.
Glandele sebacee ale pleoapelor au un nume specific, glandele meibomiene, astfel încât carcinoamele glandei sebacee care apar pe pleoapă sunt uneori numite carcinoame ale glandei meibomiene. Aceste tumori sunt nedureroase, rotunde și ferm implantate în pleoapă. Este posibil să trebuiască să trageți pleoapa pentru a o vedea.
Tumorile pot fi cu creștere lentă și adesea arată galben. Poate arăta ca partea pleoapei în care se întâlnește cu genele s-a îngroșat. SGC poate avea o crustă galbenă sau roșiatică sau poate arăta ca un cos pe pleoapă.
S-ar putea sângera și poate forma o durere care nu se vindecă sau care reapare. De asemenea, tumora ar putea fi confundată cu un ochi stye, chalazion sau roz, toate acestea fiind mult mai frecvente decât SGC.
Cine este în pericol
Factorii majori de risc pentru SGC includ:
- Vârstă medie și mai în vârstă: majoritatea au vârste cuprinse între 60 și 80 de ani, dar pot avea orice vârstă.
- Patrimoniul asiatic: aceste tumori pot fi mai frecvente la asiatici, deși studiile nu sunt de acord.
- Tratamente radiaționale anterioare
- Sistem imunitar slăbit
- Sindromul Muir-Torre: Aceasta este o afecțiune medicală rară care provoacă tumori în glandele sebacee.
Tratament
SGC sunt un cancer agresiv care se poate răspândi. Tratamentele includ intervenții chirurgicale pentru îndepărtarea tumorii (de obicei Mohs), intervenții chirurgicale reconstructive și, eventual, dacă cancerul este avansat, pentru îndepărtarea ganglionilor limfatici sau a ochiului. Alte metode distructive sunt testate pentru SGC, inclusiv crioterapia și radiațiile, deși nu sunt prima alegere.
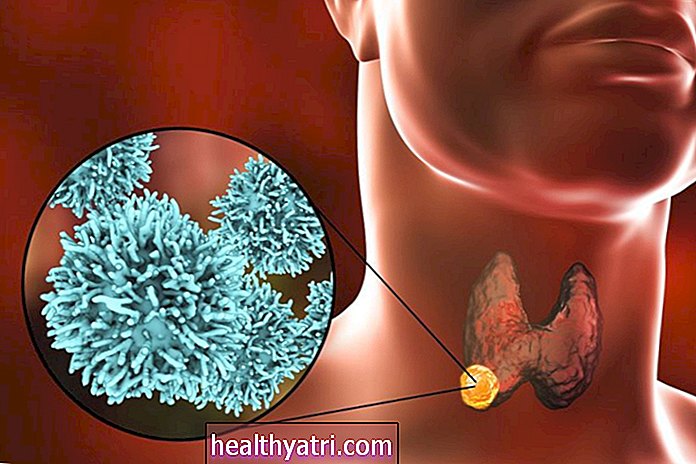
Carcinom cu celule Merkel
Carcinoamele cu celule Merkel (MCC) sunt un cancer de piele rar al capului sau gâtului. Doar aproximativ 2.000 sunt diagnosticați în fiecare an în SUA. Tumorile iau forma unor noduli în creștere rapidă, nedureroși, fermi, strălucitori, care pot fi roz, roșu sau violet. Uneori sunt confundate cu o mușcătură de insectă, durere, chist, stye sau cos.
Cine este în pericol
Factorii de risc semnificativi pentru MCC includ:
- Vârstă: 80% dintre pacienți au peste 70 de ani.
- Piele deschisă: 90% dintre pacienți sunt albi.
- Bărbat: bărbații au de două ori mai multe șanse decât femeile să dezvolte MCC.
- Niveluri ridicate de expunere la UV
- Imunosupresia
- Infecție cu poliomavirus cu celule Merkel: Cercetătorii au descoperit acest virus comun în 2008 și l-au legat de dezvoltarea MCC. Încă se cercetează modul în care virusul este legat de dezvoltarea cancerului.
Tratament
Cancerele MCC prezintă riscul de răspândire locală în piele și în ganglionii limfatici din apropiere. Sunt mai susceptibile de a fi agresive și răspândite decât alte tipuri de cancer de piele și sunt mai greu de tratat la răspândire.
Tratamentele implică intervenții chirurgicale și opțiuni de medicație Se poate face, de asemenea, distrugerea tumorii prin radiații, după sau în locul intervenției chirurgicale.
Medicamentele includ chimioterapie, medicamente asemănătoare hormonilor, terapii țintite care atacă direct celulele canceroase. Există opțiuni de imunoterapie, cum ar fi inhibitori ai punctelor de control imunitar.
Cercetătorii testează, de asemenea, terapia cu celule T autologe, în care globulele albe ale pacientului sunt îndepărtate din sânge și învățate să recunoască cancerul, apoi reinjectate pentru a lupta împotriva MCC.
Alte tipuri de cancer pe față
Câteva alte cancere rare ale pielii care s-ar putea întâmpla pe față:
- Limfomul pielii este un tip neobișnuit de cancer al globulelor albe din sânge.
- Sarcomul Kaposi este un cancer cauzat de un virus herpes la pacienții imunosupresați, care provoacă leziuni cutanate pe față, care arată ca niște pete violacee nedureroase.
- Tumorile anexe ale pielii sunt un cancer rar care începe la foliculii de păr sau la glandele pielii.
- Sarcoamele sunt tumori ale țesuturilor conjunctive - în special grăsimea, nervii, oasele, pielea și mușchii - dintre care 80% apar la nivelul feței, capului sau gâtului.
- Leiomiosarcomul cutanat este un sarcom neobișnuit al țesuturilor moi care se poate întâmpla pe față.
Prevenirea
Fața ta este cea mai sărută parte a corpului tău. Nu trece o zi în care pielea de pe față să nu fie expusă la soare. Dar evitarea soarelui (și a altor surse de lumină UV) este cea mai bună modalitate de a reduce riscul de cancer de piele pe față (sau oriunde!)
În general, evitați paturile de bronzare în interior și ședințele extinse de soare în exterior. Este posibil ca fața ta să ajungă neacoperită la un moment dat. Trebuie să luați măsuri de precauție suplimentare.
Protecție solară și SPF
Cea mai simplă soluție pentru a evita razele UV periculoase în timp ce ieșiți în exterior este aplicarea de protecție solară sau protecție solară.
Protecțiile solare vin în două tipuri - chimice și fizice. Protecțiile solare chimice absorb lumina UV a soarelui, în timp ce blocurile solare fizice împiedică lumina să ajungă la piele.
Nivelul de protecție al produselor de protecție solară este evaluat de factorul de protecție solară (SPF) împotriva razelor UVA și UVB. Ai nevoie de un SPF cu spectru larg care blochează ambele tipuri de raze ultraviolete pentru a te proteja de cancerele de piele. Cu cât SPF este mai mare, cu atât este mai mare protecția.
Aplicarea SPF 15 în fiecare zi vă poate reduce riscul de SCC cu 40%. Poate reduce melanomul cu 50%. De asemenea, va preveni ridurile, lăsările și petele solare. Asigurați-vă că utilizați și balsamuri de buze cu SPF cu spectru larg.
În plus față de prevenirea zilnică cu SPF, veți dori să luați o atenție suplimentară atunci când petreceți mult timp la soare, mai ales dacă este o zi fierbinte. Asigurați-vă că utilizați protecție solară formulată pentru față și aplicați din nou în mod regulat (nu doar o dată dimineața), mai ales dacă transpirați.
O altă abordare? Optează pentru o atmosferă de salvamar și glisează pe un SPF gros de zinc.
Dincolo de protecția solară
Protecția solară nu este singura modalitate de a reduce riscul de cancer al pielii. Încercați aceste sfaturi:
- Purtați ochelari de soare de culoare întunecată. Căutați ochelari cu lentile mari într-un stil împachetat care se curbează aproape de față - cu cât este mai mare acoperire, cu atât mai bine. Orice obiectiv care are un blocaj UV de 99% până la 100% este acceptabil. Lentilele polarizate, fotocromice sau cu blocare în infraroșu nu protejează singure de daunele provocate de soare.
- Purtați pălării cu boruri mari în țesături cu un factor de protecție ultravioletă (sau UPF).
- Încercați un senzor UV portabil pentru a vă spune când ați luat prea mult soare.
- Reglați-vă programul pentru a fi în interior în cele mai puternice ore de soare și, dacă nu puteți fi în interior, asigurați-vă că căutați umbră.
- Evitarea tutunului poate ajuta, de asemenea, la scăderea riscului de cancer de piele pe față (și la alte tipuri de cancer mai letale).
Un cuvânt de la Verywell
În timp ce faceți tot posibilul pentru a preveni deteriorarea soarelui, ar trebui, de asemenea, să vă supravegheați pielea pentru modificări. Puneți-i pe altcineva să vă privească scalpul sau partea din spate a gâtului dacă este greu să vedeți acolo.
Detectarea timpurie salvează vieți. Ce trebuie să căutați atunci când vă examinați pielea:
- A - Asimetrie: două jumătăți nu se potrivesc
- B - Borduri: margini neuniforme
- C - Culoare: Mai multe maro, cafeniu, negru, roșu, albastru sau roz
- D - Diametru: mai mare de 6 milimetri (0,25 țoli) lățime
- E - Evoluție: modificări de dimensiune, formă sau culoare
Dacă aveți motive să credeți că aveți un risc crescut de cancer de piele, consultați regulat dermatologul pentru controale.