xavierarnau / Getty Images
Chei de luat masa
- Testarea, tratamentul și recuperarea pacienților cu COVID-19 variază foarte mult în SUA
- Pandemia a scos la iveală disparitățile existente în ceea ce privește accesul la îngrijiri medicale și tratament.
- În timp ce regimurile de tratament sunt în curs de aprobare pentru FDA, cea mai bună protecție împotriva COVID-19 include distanțarea socială, purtarea unei măști și punerea în carantină la domiciliu.
Pe 2 octombrie, la aproximativ șapte luni de la începerea pandemiei, președintele Donald Trump și-a anunțat diagnosticul COVID-19 prin Twitter. Tratamentul său ulterior a fost de top: îngrijirea permanentă la Centrul Medical Militar Național Walter Reed, oxigen suplimentar și medicamente experimentale indisponibile publicului larg - un regim constând dintr-o terapie antivirală cunoscută sub numele de remdesivir și cocktail de anticorpi Regeneron. Food and Drug Administration a aprobat de atunci remdesivir pentru tratamentul COVID-19 care necesită spitalizări - devenind primul tratament aprobat de FDA pentru virus.
Tratamentul propriu al președintelui a venit în contrast puternic cu știrile apărute din spitalele din întreaga țară: spitale copleșite, EIP refolosite și pacienții au spus să ia Tylenol după ce au fost îndepărtați de urgență. În timp ce președintele Trump a primit un tratament rapid și eficient, realitatea pentru mulți din Statele Unite include adesea o luptă pentru a rămâne asigurat și sănătos în timpul pandemiei. Din septembrie 2020, 12,6 milioane de oameni au fost șomeri în Statele Unite, lăsând milioane neasigurate.
„În cazul în care președintele primește un tratament eficient, este sigur, tuturor celorlalți li se va oferi același lucru”, spune pentru Verywell Leo Nissola, MD, consilier medical pentru COVID Act Now și National Convalescence Plasma Project.
Ce înseamnă asta pentru tine
Cu studiile de vaccin în prezent în curs de dezvoltare și regimuri de tratament inaccesibile publicului larg, cele mai bune mijloace de apărare împotriva COVID-19 sunt încă distanțarea socială, purtarea măștilor și punerea în carantină acasă.
Cum afectează COVID-19 americanii
Din martie, peste 225.000 de persoane au murit din cauza COVID-19 în SUA și peste 8,5 milioane de persoane au fost infectate. Virusul care a rupt rapid țara, a scos la iveală diferențele existente în ceea ce privește accesul la îngrijiri medicale și tratament.
Simptome și testare
Testarea este acum mai larg disponibilă în SUA decât la începutul pandemiei. Disponibilitatea și schimbarea rezultatelor variază în funcție de stat și județ, dar testarea gratuită COVID-19 este disponibilă pentru cei cu și fără asigurare.
La sfârșitul lunii aprilie, la aproape două luni de la începerea blocării în SUA, Alicia Martinez, funcționară din Markham, Illinois, a început să experimenteze simptome COVID-19. „A venit luni și m-a durut foarte tare gâtul”, îi spune Martinez lui Verywell. Tuse, dureri de corp, strănut și febră au însoțit durerea în gât - toate simptomele frecvente ale COVID-19.
Pe 1 mai, Martinez s-a îndreptat către un loc de testare COVID-19. Trei zile mai târziu, ea și-a primit rezultatele. A dat rezultate pozitive.
Potrivit Julita Mir, MD, medic care practică boli infecțioase și ofițer medical șef la Cooperativa de îngrijire comunitară, drive-through-urile sunt o modalitate obișnuită de a te testa. „Drive-throughs este probabil cea mai ușoară cale”, îi spune Mir lui Verywell. „Sunteți doar în mașină și efectuați testarea”.
Care sunt opțiunile dvs. de testare COVID-19?
- Testul antigenului: un test de tampon nazal care verifică existența unui virus activ în corpul uman
- Test de anticorpi: un test de sânge care verifică prezența anticorpilor
- Test PCR: un test de tampon nazal care detectează ARN-ul din coronavirus
Quinn Johnson *, un designer textil din New Jersey, nu a prezentat simptome. Ca mamă a doi copii, Johnson a testat în mod regulat bi-săptămânal, deoarece copiii ei erau implicați într-un pod - un grup de socializare în curtea din spate, unde o rețea mică, autonomă, de părinți și copii și-a limitat interacțiunea socială unul la altul.
În mod similar cu Martinez, Johnson a făcut, de asemenea, un test de antigen la un Walgreens drive-through în New Jersey, pe 2 octombrie. În 15 minute, Johnson a primit rezultatele sale pozitive. „M-am speriat”, îi spune ea lui Verywell. „L-am pus imediat pe soțul meu și pe cei doi copii să fie testați.”
La începutul pandemiei, acest test rapid pe scară largă nu a fost disponibil. Într-un efort de a conserva resursele de testare, testele au fost disponibile exclusiv persoanelor care prezintă simptome timpurii, celor cu risc ridicat și lucrătorilor din domeniul sănătății de primă linie. În iulie, FDA a autorizat primul său test de screening pe scară largă. În săptămâna din 19 octombrie, conform datelor colectate de COVID Tracking Project, s-au efectuat în medie 1.048.000 de teste pe zi - scăzând sub obiectivul actual la nivel național de 1,8 milioane de teste zilnice dezvoltate de cercetători de la Harvard Global Health Institute. Doar nouă state îndeplinesc această țintă, în timp ce șase state sunt aproape și 36 de state sunt mult sub țintă.
Potrivit lui Mir, rezultatele pot dura de la două zile la o săptămână. „Când am fost în vârf, mai sau sfârșitul lunii aprilie, a fost mai greu să obținem teste înapoi”, spune Mir. „Oamenii așteptau o săptămână pentru a obține rezultatele testelor.”
O întârziere în primirea rezultatelor, care în cazurile de vârf poate fi raportată până la 10 zile sau mai mult, pune adesea pacienții în situații dificile. Fără rezultatele testelor, mulți nu pot lua decizii cu privire la schimbarea comportamentului, lipsa muncii și multe altele.
În timp ce profesioniștii din domeniul medical îi sfătuiesc pe oameni să acționeze ca și când ar avea COVID-19 în timp ce așteaptă rezultate, este posibil să nu fie realist pentru perioade mai lungi de așteptare. În timpul valurilor din septembrie și august, respondentul mediu a așteptat 6,2 zile între solicitarea unui test și primirea rezultatelor testului. Timpul mediu de testare a scăzut de la 4 zile în aprilie la 2,7 zile în septembrie. Dar pe măsură ce cazurile încep să crească din nou, acest număr poate fluctua.
Diagnostic și tratament
La cinci zile după ce Martinez a dat rezultate pozitive, ea a leșinat și a fost internată în camera de urgență împreună cu tatăl ei la Rush Medical Center din Chicago. „M-am trezit pe podea și capul meu lovea marginea ușii din baia mea”, își amintește ea.
Martinez a așteptat doar 30 de minute înainte de a fi internată la spital. În mod surprinzător, timpul de așteptare al serviciilor de urgență a scăzut cu 50% în timpul pandemiei, deoarece mulți oameni i-au văzut ca zone extrem de infecțioase și au fost îndepărtați.
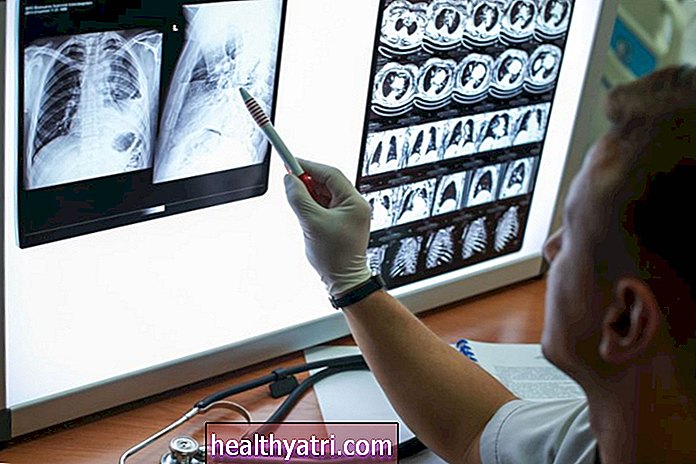
Pentru a afla de ce Martinez a leșinat, medicii au efectuat o radiografie toracică, electrocardiogramă și test de creatină fosfokinază.
În stadiile incipiente ale pandemiei, deoarece opțiunile de testare erau limitate, medicii s-au bazat pe alte teste pentru a diagnostica coronavirusul și problemele de sănătate exacerbate de COVID-19. Daniel Davis, MD, director medical pentru Knowledge to Practice, spune medicilor Verywell de multe ori teste în zona pieptului, deoarece virusul afectează predominant sistemul respirator superior.
„Lipsa testării a fost unul dintre lucrurile care au făcut mai dificil să ne dăm seama cum să răspundem la pandemie”, spune Davis. „La început, foloseam indicații secundare, cum ar fi radiografiile toracice sau scanările CAT ale pieptului. "
Martinez a fost externată în aceeași zi, fără nicio explicație reală pentru vraja ei de leșin. Deși cazul ei a fost mai puțin grav, al tatălui ei nu. Înainte ca Martinez să părăsească spitalul, tatăl ei a fost internat în camera de urgență. „Avea nevoie de mai mult oxigen”, spune ea. A ajuns să petreacă o săptămână în secția de terapie intensivă.
Mulți pacienți cu COVID-19 cu simptome mai puțin severe raportează că au fost îndepărtați de spitale pentru a elimina virusul acasă. Martinez a primit Tylenol și a fost trimis acasă. Acesta este un curs tipic de tratament pentru pacienții cu COVID-19, împreună cu lichide și odihnă.
Quinn Johnson, pacient cu COVID din New Jersey
Guvernul și-a abandonat în esență responsabilitatea de a îngriji persoanele care se îmbolnăvesc.
- Quinn Johnson, pacient cu COVID din New JerseyÎntr-o marți, Martinez a primit un telefon de la medic. „Am primit telefonul spunând că el [tatăl ei] nu mai merge bine și rinichii lui încep să eșueze”, spune ea. „Pneumonia revenise mult mai rău. Pe 28 mai, ei spun că nu pot face nimic ”.
Martinez a fost frustrată de modul în care spitalul s-a ocupat de îngrijirea tatălui ei. „Când au vrut să-l intubeze, nu au întrebat dacă vreau să vorbesc cu el”, spune ea. „A fost foarte grăbit și s-a întâmplat atât de repede.” Tatăl lui Martinez a murit la COVID-19 la scurt timp.
Impact financiar
Deși Martinez a fost externată în aceeași zi, vizita ei la spital a costat 8.000 de dolari. Din fericire, a fost asigurată și a plătit o coplată de 75 USD. Factura spitalului tatălui ei a venit aproape de un milion de dolari.
În ultimii ani, costul vizitelor la camera de urgență a crescut. În 2018, costul mediu al vizitei la camera de urgență a fost de 2.096 USD. Costurile ridicate ale îngrijirii medicale și lipsa asigurărilor de sănătate pot împiedica oamenii să caute îngrijire.
Contractarea COVID-19 a reprezentat, de asemenea, provocări financiare pentru Johnson. „A trebuit să ne anulăm podul din curtea casei timp de două săptămâni și totuși a trebuit să ne plătim babysitter-ul pentru asta”, spune Johnson. Din cauza pandemiei, Johnson a fost șomer pentru anul. „Pandemia m-a ucis financiar pentru că nu am timp să lucrez cu copiii mei acasă”, spune ea. „Soțul meu a fost urmărit și apoi și-a pierdut slujba definitiv acum câteva luni, așa că nu ne putem permite îngrijirea copiilor.”
În New Jersey, unde locuiește, costul mediu pentru îngrijirea copilului pentru un copil de 4 ani costă anual 10.855 de dolari, potrivit Institutului de Politică Economică. Și conform datelor din septembrie, femeile părăsesc forța de muncă de patru ori mai mult decât Familiile și femeile, în special, suportă greul de a avea grijă de copii și de a conduce o gospodărie în timpul pandemiei, atunci când mulți copii nu s-au întors la predarea personală.
Deși Johnson era asimptomatic, presiunile de a nu fi asigurat în timpul pandemiei i-au cauzat stres. „Dacă ne-am fi îmbolnăvit, ar fi trebuit să ne grăbim să obținem asigurări de sănătate sau să evaluăm cât de mult ar costa tratamentul și să ne cântărească opțiunile”, spune ea. Un plan de asigurări de sănătate cu Cobra Medical Insurance i-ar costa 3.200 de dolari pe lună.
„Guvernul și-a abandonat în esență responsabilitatea de a îngriji persoanele care se îmbolnăvesc”, spune Johnson. „Atât de mulți oameni și-au pierdut locurile de muncă, nu au venituri sau perspective, iar asigurările de sănătate sunt încă foarte scumpe”.
Recuperare
După ce Martinez a fost externat din camera de urgență, și-a petrecut timpul în pat și a băut lichide precum ceai și apă. A început încet să se simtă mai bine după vizita ei la spital. „Cred că am fost foarte deshidratată”, spune ea. „După ce am venit acasă, am început să beau mai multe lichide.”
Deși Johnson era asimptomatică, ea a greșit cu precauție, consumând lichide, odihnindu-se cât mai mult și luând vitamina C și zinc.
În timp ce recuperarea poate arăta diferit pentru toată lumea, exercițiile fizice, alimentația regulată și hidratarea sunt adesea pași recomandați de recuperare în conformitate cu Davis. „Odată ce nu mai ești infecțios, vrem cu adevărat să încerci să-ți recuperezi masa musculară și să crești puterea respectivă”, spune el. COVID-19 poate pune presiune pe diferite părți ale corpului, astfel încât exercițiile fizice și alimentația sănătoasă pot ajuta la recuperare.
Conform datelor de la Corona Tracker, aproximativ 65% dintre pacienții cu COVID-19 din SUA se recuperează. Dar chiar și după testarea negativă a virusului, mii de oameni sunt acum considerați „transportatori cu distanțe lungi”, unde continuă să prezinte simptome și complicații ale virusului multe luni mai târziu. Studiile publicate și sondajele efectuate de grupurile de pacienți indică faptul că 50% până la 80% dintre pacienți continuă să aibă simptome la trei luni de la debutul COVID-19.
În Statele Unite, milioane rămân neasigurate și șomere. Cu studiile de vaccin în curs de dezvoltare și regimuri de tratament inaccesibile publicului larg, cele mai bune mijloace de apărare pentru americanii obișnuiți împotriva COVID-19 sunt încă distanțarea socială, purtarea măștilor și carantina acasă.
* Pentru a le respecta confidențialitatea, numele lui Quinn Johnson a fost schimbat.
Cum arată COVID-19 Care pentru americanii obișnuiți?



-symptoms-and-treatment.jpg)





.jpg)