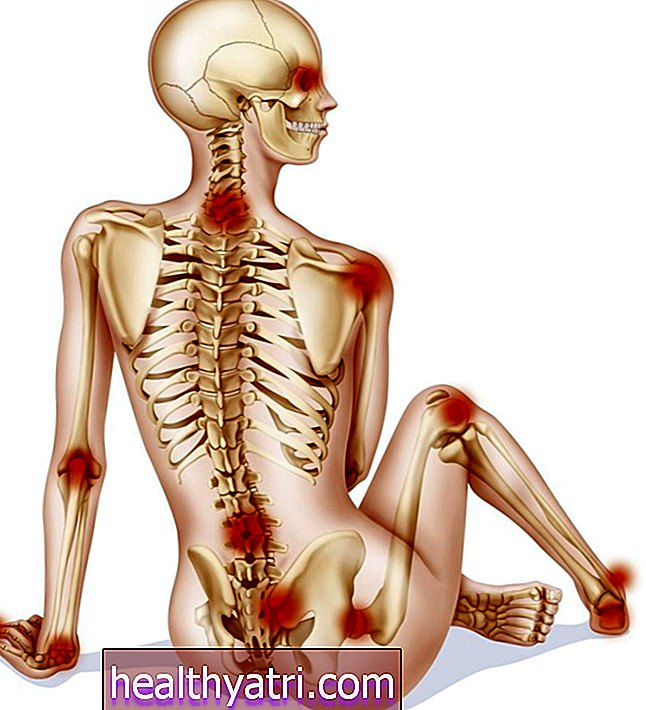
Persoanele cu artrită psoriazică (PSA) prezintă un risc mai mare de alte boli, numite comorbidități. În medicină, o comorbiditate este definită ca prezența uneia sau mai multor afecțiuni care coexistă cu o afecțiune primară. Morbiditatea este fiecare condiție suplimentară. De exemplu, o comorbiditate asociată în mod obișnuit cu PsA este o afecțiune inflamatorie a pielii numită psoriazis. Alte afecțiuni comorbide asociate cu PSA includ tulburări inflamatorii intestinale, boli cardiovasculare, diabet și sindrom metabolic.
Studiile de prevalență arată că persoanele cu PSA sunt expuse riscului de numeroase comorbidități care prezintă un risc semnificativ pentru alte boli și un risc crescut de deces precoce. Comorbiditățile PsA tind să fie asociate cu prognostic mai slab, scăderea calității vieții și risc crescut pentru dispoziție tulburări.
Fundația pentru artrită constată că mai mult de jumătate dintre persoanele cu psA au o afecțiune comorbidă și până la 40% au trei sau mai multe afecțiuni comorbide.
Iată ce trebuie să știți despre comorbiditățile asociate cu PsA, efectul lor și reducerea riscului.
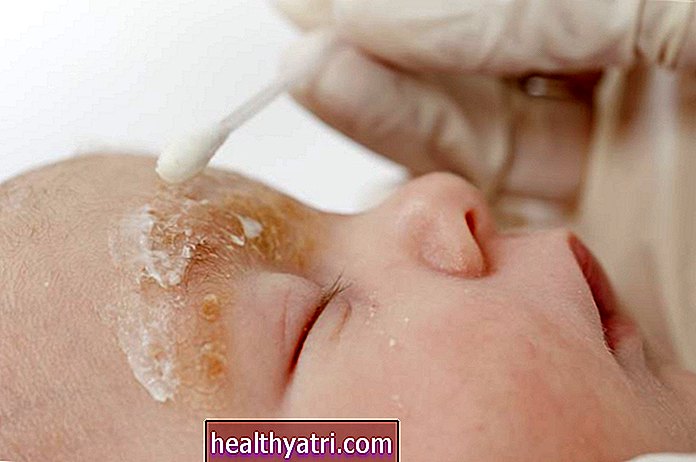
PredragImages / Getty ImagesPsoriazis
PsA și psoriazisul sunt două tipuri de boli psoriazice. PsA este cunoscut pentru că provoacă dureri articulare, rigiditate și umflături, în timp ce psoriazisul determină reînnoirea celulelor pielii prea repede, ducând la o acumulare de plasturi de piele roșie, solzoasă și argintie, numite plăci.
Aceste două afecțiuni apar adesea împreună și, potrivit Fundației Naționale pentru Psoriazis, până la 30% dintre persoanele cu psoriazis vor continua să dezvolte PsA. Deși este mai puțin frecvent, puteți fi diagnosticat cu PSA mai întâi și apoi puteți dezvolta pielea. probleme mai târziu.
Boala cardiovasculara
PsA și alte tipuri de artrită inflamatorie sunt sistemice, ceea ce înseamnă că afectează întregul corp, inclusiv inima. Există o legătură puternică între riscul de boli de inimă și psA. Un studiu din 2016 raportat în jurnalÎngrijirea și cercetarea artriteidescoperă că persoanele cu psA au 43% mai multe șanse decât alte persoane din populația generală să dezvolte boli cardiovasculare. De asemenea, studiul a constatat că persoanele cu psA prezintă, de asemenea, un risc cu 22% mai mare de boli cerebrovasculare, care poate duce la un accident vascular cerebral.
Inflamația poate provoca, de asemenea, întărirea și deteriorarea vaselor de sânge, o afecțiune numită ateroscleroză, care crește riscul de accident vascular cerebral sau infarct. Și dacă aveți alte comorbidități, inclusiv diabetul, poate crește și mai mult riscul unei boli cardiovasculare.
Din cauza riscului crescut de boli cardiovasculare, este important să cunoașteți semnele de avertizare ale unui atac de cord și accident vascular cerebral. Semnele unui atac de cord includ dificultăți de respirație, durere în partea superioară a corpului, disconfort extrem sau durere în piept. Semnele unui accident vascular cerebral includ probleme de vorbire, amorțeală sau slăbiciune la nivelul feței, brațului sau piciorului, de obicei pe o parte a corpului.
Pentru a reduce riscul de boli de inimă și accident vascular cerebral, gestionați factorii de risc pe care îi puteți controla, cum ar fi tensiunea arterială, colesterolul și zahărul din sânge.
Adresați-vă medicului dumneavoastră despre ce teste de screening ar trebui să faceți. De asemenea, este o idee bună să faceți activități / exerciții fizice regulate, să luați în considerare o dietă antiinflamatoare și să renunțați la fumat.
Sindromul metabolic
Sindromul metabolic este definit ca având o combinație de obezitate centrală (grăsime în jurul taliei), hipertensiune arterială, rezistență la insulină și dislipidemie (trigliceride crescute, colesterol rău ridicat, colesterol bun scăzut). Riscul sindromului metabolic tinde să fie mai mare la persoanele cu PSA, acest lucru în comparație cu cei care au doar psoriazis sau nu au nici o afecțiune. Și persoanele cu atât PSA, cât și sindrom metabolic tind să aibă PSA mai severă și să aibă șanse reduse de remisie sau de activitate minimă a bolii PsA.
Diabet
Persoanele cu un PSA prezintă un risc crescut de diabet de tip 2, o boală metabolică. Diabetul de tip 2 rezultă atunci când corpul unei persoane nu este capabil să utilizeze insulina în mod corespunzător și nivelul zahărului din sânge crește. Prevalența diabetului zaharat (DM) este semnificativ mai mare la persoanele cu PSA care suferă de o activitate boală ridicată cu PSA, potrivit unui studiu raportat în 2017 deJurnalul de reumatologie.
DM se referă la un grup de boli care determină creșterea zahărului din sânge, inclusiv pre-diabet, diabet de tip 1 și 2 și diabet gestațional. Cercetătorii PsA-DM au descoperit un risc cu 43% mai mare de a dezvolta DM cu PsA, comparativ cu alții din populația generală.
Cercetătorii nu sunt siguri de ce PsA și DM sunt conectate, dar speculează că poate fi din cauză că bolile au procese inflamatorii sistemice similare. În plus, diabetul și PSA au factori de risc similari, inclusiv genetică, obezitate și cauze metabolice. Discutați cu medicul dumneavoastră dacă aveți semne ale diabetului de tip 2, inclusiv sete, foame, vedere încețoșată și oboseală extremă. În plus, spuneți medicului dumneavoastră dacă diabetul apare în familia dvs., astfel încât zahărul din sânge să poată fi monitorizat pentru pre-diabet.
Cele mai bune două modalități de a reduce riscul de diabet zaharat de tip 2 sunt exercitarea regulată a activității fizice și pierderea în greutate dacă sunteți supraponderal. Pierderea în greutate poate îmbunătăți și simptomele psA, preveni diabetul și vă poate ajuta să controlați mai bine diabetul dacă aveți au fost deja diagnosticați.
Osteoporoza
Osteoporoza - o afecțiune care determină oasele să devină slabe, fragile și predispuse la fracturi - este legată de PsA. Un studiu raportat în 2014 de la cercetători din cadrul Universității din Roma „Sapienza” a constatat o prevalență ridicată a osteopeniei la persoanele cu boli psoriazice.
Osteopenia este o afecțiune în care corpul nu produce os nou, la fel de repede că reabsorbe osul vechi. Osteopenia este considerată o formă timpurie de osteoporoză. În studiul italian menționat, cercetătorii căutau semne de osteoporoză și osteopenie la 43 de persoane cu psA. Au constatat că 60% au avut osteopenie și 18% trăiau cu osteoporoză.
Conexiunea PsA-osteoporoză are câteva teorii posibile. Una este că același proces inflamator care provoacă psA provoacă și osteoporoză. O a doua explicație posibilă este că medicamentele cu corticosteroizi utilizate pentru controlul inflamației PsA pot provoca, de asemenea, subțierea oaselor. În plus, durerea și rigiditatea articulațiilor pot determina o persoană să fie mai puțin activă, iar lipsa mișcării poate determina slăbirea oaselor.
Osteoporoza este o afecțiune asimptotică - ceea ce înseamnă că nu provoacă simptome, așa că este posibil să nu știți că aveți chiar și până nu aveți o fractură. Dacă aveți alți factori de risc pentru osteoporoză, inclusiv antecedente familiale, discutați cu medicul dumneavoastră despre screening-ul densității osoase pentru a verifica semnele de osteoporoză înainte de a experimenta o fractură.
Puteți încetini pierderea osoasă rămânând activ și luând suplimente de vitamina D și calciu și medicamente pentru osteoporoză dacă medicul dumneavoastră le recomandă.
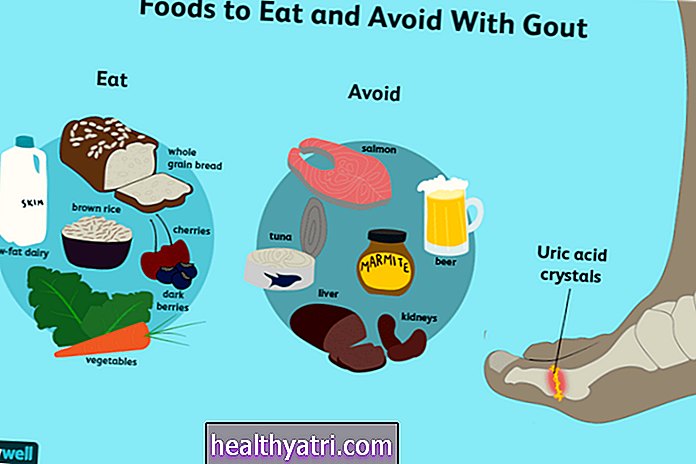
Gută
Guta este un tip de artrită inflamatorie care este cauzată de acumularea de acid uric în sânge. Acidul uric este un deșeu normal din organism. Când nivelurile de acid uric sunt crescute, acestea se acumulează și se acumulează într-o articulație și provoacă inflamații, declanșând durere și umflături. Excesul de acid uric poate fi cauzat de rotirea rapidă a celulelor, o caracteristică a psoriazisului.
Un studiu raportat în 2015 deJurnalul bolilor reumaticegăsește o legătură între nivelurile ridicate de uric și psoriazis și o legătură puternică cu PsA. Atât pentru bărbați, cât și pentru femei cu PsA și psoriazis, riscul lor este de cinci ori mai mare decât colegii lor care nu au psoriazis sau PsA.
Dacă guta rulează în familia ta, este o idee bună să te uiți la dieta ta pentru a-ți reduce riscul. Limitați alimentele care sunt mai susceptibile de a crește nivelul de acid uric în organism, inclusiv alcoolul și alimentele grase.
Boala inflamatorie a intestinului
Boala inflamatorie a intestinului (IBD), care include boala Crohn și colita ulcerativă (UC), este cunoscută pentru co-apariția cu PsA. IBD face ca organismul să exagereze și să atace pereții și țesuturile intestinelor.
O revizuire a studiilor din jurnalJAMA Dermatologies-a constatat că persoanele cu PSA prezintă un risc crescut de 1,7 ori pentru UC și un risc crescut de 2,5 ori pentru boala Crohn. Acest lucru se datorează probabil faptului că unele dintre aceleași variații genetice asociate cu PsA sunt asociate și cu IBD.
Discutați cu medicul dumneavoastră dacă aveți simptome de boli inflamatorii intestinale, cum ar fi sângele în scaun, dureri abdominale, crampe și diaree frecventă. IBD este adesea gestionat cu succes prin dieta și medicamente.
Depresie
Tulburările de dispoziție, cum ar fi depresia, sunt mai frecvente la persoanele cu afecțiuni ale artritei, dar persoanele cu psA au un risc și mai mare. Un studiu raportat în 2014 deJurnal de reumatologieau constatat că persoanele cu psA și psoriazis prezintă niveluri mai ridicate de anxietate și depresie decât persoanele care trăiesc numai cu psoriazis.
PsA poate afecta grav viața unei persoane. De exemplu, problemele de psoriazis ale pielii afectează aspectul și stima de sine, în timp ce durerile articulare, mobilitatea redusă și oboseala pot face mai greu să fii social și activ, rezultând izolarea. Și toți acești factori joacă un rol în a provoca suferință emoțională și a contribui la dezvoltarea depresiei. În plus, s-a demonstrat că inflamația poate crea modificări ale creierului care afectează starea emoțională.
Simptomele depresiei includ:
- Pierderea interesului pentru activități odată savurate
- Simțindu-mă trist, neajutorat și fără speranță des
- Probleme de somn
- Probleme de concentrare și concentrare
- Retragerea de la prieteni și familie
Depresia poate avea un efect grav asupra vieții tale. Dacă credeți că ați putea fi deprimat, discutați cu medicul dumneavoastră despre modalitățile prin care acesta poate fi tratat și gestionat, deoarece tratarea acestuia va înrăutăți PsA.
Probleme de vedere
PsA a fost plăcut bolii oculare uveită, care provoacă inflamația uveei - stratul mediu al ochiului. Simptomele uveitei includ roșeață, durere și umflare a ochilor, ochi apoși, sensibilitate la lumină și vedere încețoșată și afectată.
Uveita este cunoscută pentru că devine severă rapid și, dacă nu este tratată, poate provoca pierderea vederii. Dacă credeți că îl aveți, discutați cu reumatololgistul sau cu alt medic curant despre ce puteți face pentru a-l trata și pentru a reduce riscul de complicații.
De asemenea, ar trebui să vizitați un oftalmolog cel puțin o dată pe an pentru a vă verifica ochii și a consulta imediat un medic ocular dacă aveți modificări neobișnuite ale vederii sau simptome oculare severe.
Boală hepatică grasă nealcoolică
Boala hepatică grasă nealcoolică (NAFLD) este rezultatul acumulării de grăsimi în celulele hepatice și depozite. Nu are nicio legătură cu abuzul de alcool. A avea artrită inflamatorie vă poate crește riscul de NAFLD.
Această boală are puține simptome la început, astfel încât este probabil ca odată ce ați fost diagnosticat, boala a avansat deja. Acesta este motivul pentru care medicii monitorizează funcția ficatului cu prelucrarea sângelui la persoanele cu PSA. Pierderea în greutate și exercițiile fizice vă pot reduce riscul de NAFLD.
Artrita Mutilans
Artrita mutilantă (AM) este un termen utilizat la pacienții cu PSA care au o formă severă de deformare a artritei ca parte a bolii lor, afectând aproximativ 5% din persoanele cu PSA. În ciuda rarității sale, este o comorbiditate a PsA cunoscută pentru dăunarea. și distrugerea oaselor.
La persoanele cu AM, odată distruse, oasele nu pot fi reconstruite, iar țesuturile moi ale oaselor ajung să se prăbușească. AM afectează în principal degetele, mâinile, încheieturile și picioarele. Vestea bună este că este rară la persoanele cu psA care sunt tratate cu substanțe biologice. Și chiar dacă o persoană dezvoltă afecțiunea, tratamentul timpuriu poate preveni pierderea osoasă și poate încetini distrugerea oaselor.
Un cuvânt de la Verywell
Există lucruri pe care le puteți face pentru a reduce riscul de a dezvolta o afecțiune comorbidă cu PsA. Asigurați-vă că vă consultați medicul de îngrijire primară anual pentru a depista factorii de risc cardiovascular, a verifica tensiunea arterială și a nivelului de zahăr din sânge și pentru a efectua alte screening-uri relevante. Dacă fumați, este o idee bună să renunțați. Reducerea consumului de alcool poate ajuta, de asemenea, la fel ca exercițiile fizice regulate și o alimentație sănătoasă.
Asigurarea faptului că PsA este bine gestionat poate reduce și riscul de comorbidități. Și pentru că depresia este atât de frecventă în PSA, nu vă fie teamă să cereți ajutor celor dragi, printr-un grup de sprijin sau vorbind cu un profesionist în sănătate mintală.
Dacă ați fost deja diagnosticat cu o comorbiditate, asigurați-vă că solicitați îngrijire de la un specialist pentru starea dumneavoastră. A vedea medicii potriviți face o mare diferență în starea generală de sănătate și în rezultatele tratamentului.
Comorbidități frecvente în psoriazis.jpg)













.jpg)

.jpg)

