Artrita psoriazică (PSA) poate avea efecte grave asupra picioarelor de la călcâi până la picioare. Uneori, daunele sunt debilitante și pot deveni permanente. Din fericire, apariția simptomelor poate fi gestionată și ameliorată și există, de asemenea, strategii de prevenire a problemelor.
Knk Phl Prasan Kha Phibuly / EyeEm / Getty Images
Prezentare generală
Artrita psoriazică este un tip de artrită inflamatorie care provoacă durere, umflături și inflamații ale articulațiilor. PsA este o boală autoimună, ceea ce înseamnă că este rezultatul defecțiunii sistemului imunitar și a atacării țesuturilor sănătoase.
Cu PsA, sistemul imunitar atacă articulațiile și pielea. PsA afectează până la 85% dintre persoanele cu antecedente de psoriazis, deși nu trebuie să aveți psoriazis pentru a avea PsA.
PsA vizează articulațiile și pielea de pe tot corpul, inclusiv mâinile și picioarele. Când afectează picioarele, poate provoca dureri și umflături substanțiale, începând de la călcâi și mergând până la capetele degetelor de la picioare.
Implicarea piciorului psA poate duce la dizabilități. Din păcate, aceasta este o complicație a PSA care nu este abordată suficient de des. Iar lipsa de atenție față de aceasta înseamnă un impact sever și negativ asupra calității vieții pentru cei afectați.
Din fericire, tratamentul pentru PSA și simptomele specifice piciorului vă poate ajuta să vă simțiți mai bine, să controlați durerea, să încetiniți progresia bolii, să reduceți perioadele cu activitate crescută a bolii (erupții) și să preveniți deteriorarea articulațiilor care ar avea un impact asupra calității vieții. Continuați să citiți pentru a afla cum vă poate afecta PsA picioarele și ce puteți face în acest sens.
Tocuri și glezne
Entesita este un simptom unic pentru PSA și alte tipuri de spondilartrită - un termen umbrelă pentru tipurile de artrită care afectează coloana vertebrală și, uneori, articulațiile din brațe și picioare. Datorită acestei unicități, medicii vor căuta entezită pentru a distinge PsA de alte tipuri de artrită inflamatorie, cum ar fi artrita reumatoidă (RA).
Entesita înseamnă că există durere și inflamație în enteză, țesuturile conjunctive dintre tendoane sau ligamente și oase.
Inflamația entezei poate afecta tocurile și gleznele. La călcâi, această inflamație apare la nivelul tendonului lui Ahile - locul din spatele piciorului, unde există o bandă dură de țesuturi. Această bandă de țesut vă conectează osul călcâiului la mușchiul gambei.
La glezne, PsA provoacă inflamații în zona în care tendoanele sau ligamentele se întâlnesc cu osul pentru a facilita mișcarea articulațiilor.
Enteza tendonului lui Ahile
Un studiu raportat în 2017 în jurnalArtrită și îngrijire, a constatat că până la 35% dintre persoanele cu AP dezvoltă entezită, tendonul lui Ahile fiind zona cea mai frecvent afectată. Inflamarea la nivelul tendonului lui Ahile va provoca dureri și umflături la nivelul călcâiului, făcând mersul, alergarea sau urcarea treptelor mai greu .
Pe măsură ce entezita se înrăutățește, tendoanele și ligamentele tale vor deveni mai groase sau mai dure și mai umflate, ceea ce adaugă mai multă durere și dificultăți atunci când te dai jos pe picior. Medicul dumneavoastră vă poate solicita o ecografie sau un RMN pentru a determina amploarea entezitei.
Nu există un tratament specific pentru entezită, dar tratamentul vizează în general starea care o provoacă. Cu PsA, aceasta presupune un amestec de medicamente, odihnă și kinetoterapie. Medicamentele antiinflamatoare nesteroidiene (AINS), inclusiv ibuprofenul și naproxenul, vă pot ajuta să gestionați durerea și să reduceți inflamația.
Medicul dumneavoastră vă poate prescrie, de asemenea, un medicament antireumatic care modifică boala (DMARD) sau un medicament biologic pentru a încetini efectele bolii. De asemenea, medicul dumneavoastră vă poate recomanda terapia cu corticosteroizi pentru a trata zonele care sunt deosebit de rigide și dure.
Tratamentul cu inhibitori de TNF (biologici) este recomandat persoanelor cu entezită conectată la PsA atunci când nu răspund la terapiile cu AINS.
Cercetările arată că terapiile TNF, cum ar fi adalimumab, etanercept, infliximab și golimumab, sunt destul de eficiente pentru tratarea entezitei. Adalimumab și etanercept au fost raportate că sunt eficiente pentru tratarea entezitei călcâiului, cu îmbunătățiri continue care durează peste șase luni.
Glezne
Când entezita afectează tendonul lui Ahile, vă este mai greu să vă extindeți glezna, ceea ce se adaugă în continuare dificultăților de mers pe jos. Umflarea din tendonul lui Ahile se va deplasa, de asemenea, în partea din spate a gleznei, ducând la dureri de gleznă și probleme cu mișcarea gleznei.
Pe lângă umflarea entezitei, persoanele cu psA vor avea și dureri articulare și umflături la glezne și picioare. Durerea și rigiditatea ar putea fi mai grave dimineața la trezire sau după ce ați stat o perioadă lungă de timp.
Durerile articulare la nivelul gleznelor sunt tratate în mod similar cu alte tipuri de artrită inflamatorie. Aceasta include medicamente pentru ameliorarea durerii și prevenirea daunelor pe termen lung. Tratamentul poate include, de asemenea, modificări ale stilului de viață, întărirea gleznei afectate și medicamente antiinflamatoare pentru a ușura inflamația, durerea, rigiditatea și umflarea.
Midfoot
Piciorul mediu este partea de mijloc a piciorului, care conține un grup de oase mici care formează un arc în partea de sus a piciorului. PsA afectează mijlocul piciorului, provocând umflături generalizate în mijlocul piciorului, tenosinovită, fasciită plantară și boală pustulară palmoplantară.
Tenosinovita
Tenosinovita sau inflamația tecii tendinoase afectează frecvent picioarele și gleznele la persoanele cu psA. Aceasta duce la dureri articulare, umflături și rigiditate. Deși este rar discutat în cercetare, tenosinovita tendoanelor flexoare de la picior poate apărea cu PsA.
Tendoanele flexoare vă ajută să vă îndoiți degetele și degetele. Tendoanele flexoare care vă ajută să vă îndoiți degetele de la picioare provin de fapt de la doi mușchi ai piciorului inferior, care aleargă în interiorul gleznei și sub picior.
O recenzie din 2011 înJournal of Immunology Researchau analizat rezultatele unui studiu care a găsit tenosinovită în tendoanele flexoare ale degetelor și degetelor de la picioare ale persoanelor cu psA. În acest studiu, cercetătorii au găsit dovezi în imagistica cu ultrasunete care arată grosimea și umflarea tendoanelor flexoare, constatări specifice psA .
Fasciita plantara
Atât fasciita plantară, cât și psoriazisul palmoplantar pot afecta fundul piciorului la nivelul tălpii și fascia plantară. Fascia plantară este situată în partea de jos a piciorului. Este banda densă de țesut conjunctiv care leagă călcâiul de partea din față a piciorului.
Fasciita plantară provoacă inflamații în fascia plantară. Unele dovezi sugerează că persoanele cu psA ar putea avea un risc mai mare de fasciită plantară, deoarece entezita din psA poate apărea oriunde în corp și, de obicei, la tendonul Achillies care se atașează la fascia plantară.
Fasciita plantară poate provoca dureri plictisitoare sau ascuțite atunci când coboară pe picior. Alte simptome includ umflarea și rigiditatea călcâiului. Durerea fasciei plantare este gestionată cu gheață, odihnă, exerciții, atele și întărirea și lipirea (pentru a ameliora presiunea de pe fascia plantară).
Psoriazis palmoplantar
Persoanele cu PSA care au psoriazis sever sunt mai susceptibile de a avea o afecțiune numită psoriazis palmoplantar (PPP) .PPP se mai numește și psoriazis pustular.
PPP provoacă răni asemănătoare veziculelor pe tălpile picioarelor, pielea crăpată și pete roșii, solzoase. Aceste simptome fac mersul dureros și incomod. PPP poate afecta și palmele mâinilor.
Unii cercetători au sugerat că PPP este o variantă a psoriazisului, în timp ce alții consideră că este o afecțiune separată. Indiferent de modul în care este clasificat, simptomele sunt cauzate de sistemul imunitar care atacă celulele sănătoase ale pielii.
Nu există nici un remediu pentru PPP, dar este tratabil. PPP este tratat cu steroizi topici și fotochimioterapie, un tratament cu radiații ultraviolete. Alte tratamente includ medicamente imunosupresoare, cum ar fi ciclosporina.
În unele cazuri, chiar și cu un tratament continuu, vezicule și răni vor reveni în continuare, dar este posibil ca simptomele pielii să dispară și să nu revină.
PsA și degetele de la picioare
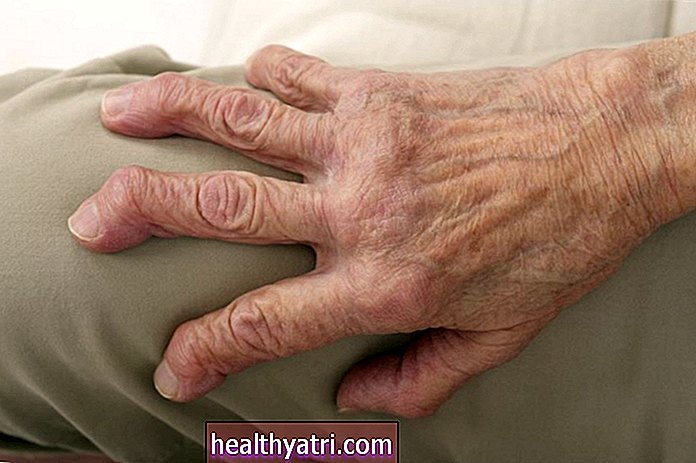
PsA poate provoca inflamații la nivelul degetelor de la picioare. Similar cu modul în care PsA afectează degetele, poate provoca umflarea unuia sau mai multor degete și modificări ale unghiilor de la picioare.
Dactilită
Dactilita, numită uneori degetele de la picioare, este o afecțiune care determină umflarea cifrelor întregi (degetele de la picioare și degetele). Se numește adesea degetele de la picioare, deoarece degetele umflate seamănă cu micii cârnați. O revizuire a studiilor din 2018 în revista Seminari în artrită și reumatismconstată că până la 49% dintre persoanele cu psA vor avea dactilită.
Dactilita apare atunci când articulațiile mici ale degetului de la picioare, precum și entezele tendoanelor, se inflamează. Este un simptom foarte dureros al PsA care vă va afecta capacitatea de a merge, de a coborî pe degetele afectate și de a purta confortabil șosete sau pantofi.
Gută
Guta - un alt tip de artrită inflamatorie - poate provoca, de asemenea, umflături și dureri la nivelul degetelor de la picioare. Studiile arată că persoanele cu psA și / sau psoriazis prezintă un risc mai mare de a dezvolta gută.
Guta se caracterizează prin atacuri bruște, severe de durere, umflături, sensibilitate și roșeață a articulațiilor, de obicei în partea superioară a degetului. Simptomele de gută vor veni și vor dispărea și există modalități de a gestiona simptomele și de a preveni apariția apariției. Puteți avea simptome atât de gută, cât și de dactilită care apar în același timp.
Dureri articulare metatarsofalangiene
Articulațiile metatarsofalangiene (MTP) sunt situate între degetele de la picioare și oasele din partea principală a piciorului. PsA poate provoca dureri în zonele degetelor de la picioare în care sunt localizate articulațiile MTP. Durerea articulară MTP este cauzată de inflamația PsA și poate duce la deteriorarea articulațiilor pe tot piciorul.
Sinovită
Sinovita sau inflamația mucoasei articulațiilor (sinovium) poate afecta degetele și degetele de la picioare. Sinovita pe termen lung în PsA ar putea duce la distrugerea oaselor. Acest lucru este deosebit de frecvent în cazul în care inflamația începe de la enteze și apoi declanșează sinovita articulară secundară.
Psal predominant interfalangian distal
PsA predominantă interfalangiană distală (DIP) afectează în primul rând articulațiile mici ale degetelor și degetelor de la picioare care sunt cele mai apropiate de deget și de la picioare. Afectează aproximativ 10% din persoanele cu psA.
DIP PsA provoacă rigiditate și durere la degetele de la picioare, mai ales dimineața. Degetele rigide și dureroase fac mai greu să meargă și să stea în picioare pentru perioade lungi. DIP PsA poate provoca, de asemenea, modificări ale unghiilor, incluzând detașarea, decolorarea, prăbușirea și scobirea (liniuțe mici).
Artrita Mutilans
Artrita mutilantă este o formă severă și rară de psA. Afectează mai puțin de 5% din persoanele cu psA. Provoacă inflamații severe care în cele din urmă provoacă leziuni la picioare și la picioare, scurtarea degetelor de la picioare, deformare și pierderea utilizării. Tratamentul timpuriu și agresiv poate reduce această complicație și ar trebui să înceapă de îndată ce o persoană este diagnosticată cu AM.
Unghiile de la picioare
Până la 80% dintre persoanele cu psA vor avea o implicare a unghiilor, potrivit unui raport din 2017 din jurnalReumatologiaSimptomele unghiilor ale PsA sunt vizibile și includ sângerări, pete albe, decolorare, onicoliză (unde unghiile se separă de patul unghial și onicorexie (unghii fragile).
Simptomele suplimentare ale unghiilor pot include hiperkeratoza (acumularea de celule de keratină cenușie sub unghii) și hemoragii subțiri (mici pete de sânge sub unghii din capilarele deteriorate din paturile unghiei). Infecțiile fungice ale unghiilor sunt, de asemenea, frecvente la persoanele cu psA.
Tratament
Potrivit Fundației Psoriazisului, implicarea piciorului și a mâinilor în PsA nu a fost întotdeauna recunoscută sau abordată, dar cercetările mai noi au oferit medicilor mai multe informații despre cum să prevină acest tip de afectare a PsA, precum și despre cum să o trateze.
În general, tratarea PsA cu DMARD și / sau substanțe biologice poate ajuta la ameliorarea și ameliorarea simptomelor de dactilită și entezită și la reducerea sau prevenirea inflamației responsabile de alte simptome ale piciorului și degetelor. depinde de severă simptomele dumneavoastră.
Tratamentul poate include injecții cu steroizi direct într-o articulație pentru a gestiona inflamația în acea articulație sau sub unghii pentru a controla simptomele unghiilor.
Și deoarece implicarea piciorului și a degetelor de la picioare ar putea indica o boală mai severă sau mai agresivă, medicul dumneavoastră vă va revizui probabil planul de tratament PsA pentru a determina dacă medicamente suplimentare sau doze crescute de medicamente ar putea ajuta la controlul bolii. Sau ar putea dori să elimine complet un medicament sau mai multe din planul dumneavoastră de tratament și să adauge altele.
Medicul dumneavoastră vă poate recomanda, de asemenea, câteva lucruri pe care le puteți face acasă pentru a gestiona simptomele. Lucrurile pe care le puteți face pentru a ușura inflamația și durerea acasă includ:
- Utilizarea pachetelor reci pentru a amorți durerea și a reduce umflăturile
- Menținerea unghiilor scurte pentru a reduce separarea patului de unghii
- Purtând pantofi care să ofere suport și să ofere picioarelor spațiu pentru a respira
- Ridicarea picioarelor pentru a scăpa de presiune și a ușura umflarea
- Înmuierea picioarelor în apă caldă. Adresați-vă medicului dumneavoastră dacă este sigur să utilizați sare Epsom.
- Luarea de analgezice antiinflamatoare pentru a reduce umflarea și a ușura durerea
Prevenirea implicării piciorului și a degetelor
PSA este o afecțiune care se înrăutățește cu timpul. Deși nu există nici un remediu pentru afecțiune, puteți face multe pentru a controla simptomele, a controla inflamația, a vă proteja articulațiile și a reduce efectele pe care le poate avea asupra picioarelor și degetelor.
Pentru a vă menține picioarele sănătoase, asigurați-vă că respectați planul de tratament. Medicul dumneavoastră vă poate prescrie medicamente pentru ameliorarea durerii și inflamației, pentru încetinirea bolii și pentru a acționa asupra sistemului imunitar pentru a gestiona simptomele și a preveni progresia bolii, dar acestea nu vă pot ajuta dacă nu le folosiți bine.
Medicul dumneavoastră vă poate recomanda, de asemenea, să mențineți o greutate sănătoasă pentru a reduce stresul la articulațiile picioarelor, pentru a vă ameliora durerile de picioare și pentru a vă îmbunătăți mersul (modul în care mergeți).
Exercițiul este important pentru a menține articulațiile flexibile și pentru a vă spori energia. Încercați activități care pun cel mai puțin stres pe articulații, cum ar fi înotul și mersul pe jos. Concentrați-vă pe întinderea articulațiilor, ligamentelor și tendoanelor care sunt sursa durerii piciorului. Întrebați medicul curant sau kinetoterapeutul despre exerciții care sunt sigure pentru picioare.
Un cuvânt de la Verywell
Dacă PsA v-a afectat picioarele, informați medicul despre orice problemă a picioarelor pe care o întâmpinați. Aceasta include modificări ale unghiilor, durere la mers și rigiditate dimineața. Obținerea diagnosticului și tratamentului adecvat pentru picioare cât mai devreme este cel mai bun mod de a vă îmbunătăți calitatea vieții și de a vă menține cât mai mult în mișcare.
.jpg)
.jpg)
-side-effects.jpg)



.jpg)






-for-crohns-disease.jpg)