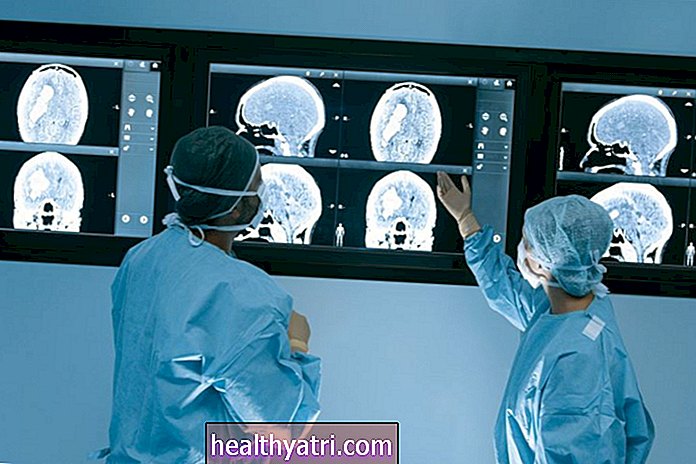
Iradierea profilactică craniană (PCI) este un tip de radioterapie utilizată pentru a preveni răspândirea (metastaza) cancerului pulmonar de la plămâni la creier. Creierul se numără printre cele mai frecvente zone de metastaze la persoanele cu cancer pulmonar avansat, împreună cu ficatul, oasele, glandele suprarenale și alte părți ale plămânului.
Din 2007, PCI a fost acceptat pe scară largă ca standard de îngrijire pentru persoanele cu cancer pulmonar cu celule mici (SCLC), o formă neobișnuită și agresivă de cancer pulmonar. În 2017, s-a pus îndoială cu privire la valoarea procedurii atunci când studiile au fost publicate înOncologie Lanceta concluzionat că PCI nu a făcut nimic pentru a îmbunătăți timpul de supraviețuire la persoanele cu SCLC în stadiu extins, o formă avansată de SCLC.
Deși iradierea profilactică craniană este încă utilizată cu succes la persoanele cu SCLC în stadiu limitat, utilizarea sa a scăzut semnificativ în ultimii ani.
Scopul procedurii
Cancerul pulmonar cu celule mici are o tendință puternică de răspândire în creier. Deși chimioterapia este de obicei bună în controlul bolii (cel puțin pentru o vreme), medicamentele au dificultăți în pătrunderea barierei hematoencefalice care înconjoară și protejează creierul. Din această cauză, celulele canceroase care intră în creier au posibilitatea de a prolifera.
Aproximativ 10% dintre persoanele cu SCLC au metastaze cerebrale în momentul diagnosticului, în timp ce 50% vor dezvolta metastaze cerebrale în cursul bolii lor, potrivit unei revizuiri din 2017 înOncologie actuală.
Iradierea profilactică craniană („profilactică”, care înseamnă preventivă) este menită să reducă șansele de proliferare a metastazelor cerebrale prin prevenirea creșterii celulelor canceroaseinainte deexistă semne sau indicații de metastază.
PCI este utilizat în mod obișnuit la persoanele cu SCLC în stadiu limitat care au răspuns la tratamentul inițial cu chimioterapie și radioterapie. Uneori este prescris și persoanelor cu SCLC în stadiu extins dacă nu există dovezi ale metastazelor cerebrale.
Dovezi și controverse
Într-un studiu din 2007, cercetătorul olandez Ben Slotman și colegii au raportat că PCI a crescut ratele de supraviețuire la un an la persoanele cu SCLC în stadiu limitat de la 13,3% la 27,1% - o creștere de aproape două ori - reducând în același timp riscul de metastaze ale creierului cu aproape triplu.
Chiar și așa, timpul mediu de supraviețuire a crescut de la 5,4 luni la doar 6,4 luni, o îmbunătățire semnificativă, dar care este temperată de severitatea efectelor secundare experimentate de mulți oameni.
În ultimii ani, unii cercetători s-au întrebat dacă utilizarea pe scară largă a PCI, în special la persoanele cu boală în stadiu extins, este chiar adecvată.
În 2017, omul de știință japonez Toshiashi Takahashi și colegii săi au demonstrat că oamenii cu SCLC în stadiu extins au de faptinferiortimpii de supraviețuire atunci când sunt tratați cu PCI, comparativ cu cei care rămân netratați. Anchetatorii au ajuns la concluzia că PCI nu este „esențială” pentru persoanele cu SCLC în stadiu extins și că monitorizarea de rutină a metastazelor cerebrale cu imagistică prin rezonanță magnetică (RMN) este mai adecvată.
În urma constatărilor, utilizarea PCI a scăzut semnificativ, potrivit unui studiu din 2019 realizat de Universitatea din Texas MD Anderson Cancer Center din Houston. Potrivit anchetatorilor, 78% dintre oncologi au oferit PCI pacienților cu SCLC în stadiu extins înainte de studiul Takahashi, iar acest număr a scăzut la 38% după publicarea cercetării.
Riscuri și contraindicații
Iradierea profilactică craniană poate juca un rol important în prevenirea metastazelor cerebrale prin uciderea celulelor canceroase metastatice din creier.
Doza de radiații este mult mai mică decât cea utilizată pentru vindecarea tumorilor solide, dar semnificativ mai mare decât cea utilizată pentru testele imagistice, cum ar fi tomografia computerizată (CT). Expunerea repetată la radiații de acest nivel poate duce la neurotoxicitate în care celulele creierului sunt fie perturbate, fie distruse definitiv.
PCI nu numai că provoacă efecte secundare pe termen scurt, dar poate duce la vătămări pe termen lung, dintre care unele nu pot fi evidente decât la luni sau ani după tratament.
Cele mai frecvente efecte secundare pe termen scurt includ:
- Durere de cap
- Oboseală
- Căderea părului (adesea permanentă și completă)
- Greață și vărsături
- Roșeață a pielii, descuamare sau vezicule
- Pierderea poftei de mâncare
- Pierdere în greutate
- Dificultăți la înghițire
Efectele pe termen lung pot fi mai profunde.
Cercetările sugerează că între 30% și 60% dintre persoanele care suferă PCI vor experimenta un declin neurocognitiv, manifestându-se cu pierderea memoriei, confuzie, modificări ale vederii, incapacitatea de concentrare, instabilitate și abilitatea de a îndeplini sarcinile zilnice.
Riscul tinde să fie cel mai mare la vârstnici, la persoanele care iau medicamente anti-epilepsie și la cei cu diabet zaharat sau cu antecedente de accident vascular cerebral.
La unele persoane, PCI poate perturba vasele de sânge din creier, provocând „micro-sângerări” și crescând riscul unui accident vascular cerebral ischemic.
Contraindicații
În ciuda acestui fapt, PCI are relativ puține contraindicații. Deoarece PCI poate slăbi vasele de sânge din creier, nu este niciodată utilizat la persoanele cu afecțiuni cerebrovasculare, cum ar fi accident vascular cerebral, anevrisme și malformații vasculare. Nu este utilizat nici la persoanele cu epilepsie, deoarece poate crește frecvența și severitatea convulsiilor.
PCI ar trebui, de asemenea, evitată la persoanele cu un nivel de performanță slab, adică la cei care nu sunt capabili să aibă grijă de ei înșiși. Persoanele care au o speranță de viață scurtă ar trebui, de asemenea, să evite PCI, deoarece este posibil să provoace mai mult rău decât bine.
PCI nu este utilizat la persoanele cu cancer pulmonar cu celule mici (NSCLC), forma mai frecventă a bolii, și este tot mai evitat la persoanele cu SCLC în stadiu extins.
Înainte de procedură
Decizia de a folosi iradierea craniană profilactică este una foarte personală. Datorită riscului crescut de neurotoxicitate și afectare neurocognitivă, beneficiile și riscurile trebuie să fie cântărite cu atenție în paralel cu prognosticul dumneavoastră pe termen lung.
În plus, medicul dumneavoastră va trebui să vă evalueze starea de performanță - de obicei evaluată pe o scară de la 0 (complet activ) la 4 (complet dezactivat) - pentru a determina dacă puteți tolera tratamentul.
Dacă sunteți un candidat pentru PCI, veți fi programat să vă întâlniți cu un specialist cunoscut sub numele de oncolog cu radiații, care va începe pregătirile timpurii și vă va ghida prin procedură.
Sincronizare
PCI este livrat într-o serie de tratamente, administrate o dată sau de două ori pe zi timp de cinci zile pe săptămână timp de până la trei săptămâni. Fiecare tratament cu radiații durează doar câteva minute, dar luând în considerare pregătirea și timpul de așteptare, ar trebui să vă așteptați să fiți acolo timp de 45 de minute până la o oră.
Dacă este necesară mai mult de o doză de radiații, va trebui să așteptați patru ore între doze. Oricât de inconvenient ar părea, există dovezi că abordarea este mai eficientă.
Locație
Iradierea profilactică craniană se efectuează cel mai adesea în unitatea de radiologie a unui spital, deși există unități de radiologie specializate în anumite centre de tratament al cancerului.
PCI este realizat cu o mașină numită simulator CT, care arată ca un scaner CT normal, dar oferă o doză mai mare de radiații focalizate.Mașina este compusă dintr-un pat plat care alunecă în și în afara unui portic în formă de gogoașă care furnizează doza de radiații.
Ce sa porti
Deoarece vă puteți schimba într-o rochie de spital, ar trebui să purtați haine confortabile pe care să le puteți îndepărta cu ușurință și să le îmbrăcați. Lăsați acasă bijuteriile și alte obiecte de valoare. Ochelarii și piesele de păr vor trebui, de asemenea, îndepărtate.
Mancare si bautura
Nu există restricții privind alimentele sau băuturile asociate cu PCI.
Asigurări de cost și de sănătate
Costul PCI poate varia în funcție de locație și facilități, dar poate ajunge cu ușurință la zeci de mii de dolari. Astăzi, companiile de asigurări de sănătate sunt mai puțin susceptibile de a aproba PCI pentru persoanele cu SCLC în stadiu extins și vor respinge aproape invariabil cererile de utilizare la persoanele cu NSCLC.
Pentru a vă calcula cheltuielile din buzunar, solicitați o estimare a costurilor de la unitatea de radiologie și verificați pentru ce porțiune sunteți responsabil pe baza programului de coplază / coasigurare din planul dvs. de asigurare (atât înainte, cât și după deductibilă). De asemenea, ar trebui să verificați care este maximul dvs. din buzunar; aceasta este suma maximă pe care trebuie să o plătiți din buzunar pentru anul de asigurare.
Dacă costurile din buzunar sunt exorbitante, întrebați unitatea de radiologie dacă oferă un plan de rate fără dobândă sau programe de asistență financiară. Spitalele mai mari sunt mai susceptibile să facă acest lucru.
Ce sa aduc
Asigurați-vă că aduceți permisul de conducere sau buletinul de identitate guvernamental, cardul de asigurări de sănătate și o formă de plată aprobată, în cazul în care sunt necesare în avans costuri de copay sau de coasigurare.
Simulare
Înainte de a vă programa primul tratament, va trebui să participați la o sesiune de planificare numită simulare. Aceasta este utilizată pentru a calcula doza corectă de radiații și pentru a mapa zona de tratament atât cu oncologul cu radiații, cât și cu radioterapeutul.
Pentru a vă asigura că capul este în poziția corectă pentru fiecare tratament, o mucegai al feței dvs. va fi creat folosind un material termoplastic asemănător grilei care se întărește rapid atunci când este încălzit. Odată ce capul tău este poziționat corect pe pat, radioterapeutul va netezi materialul de-a lungul liniilor feței și va aștepta să se întărească. Întregul proces durează aproximativ 30 de minute.
Bărbații cu păr facial vor trebui să-și radă complet fețele pentru a se asigura că mucegaiul este exact.
Spre deosebire de alte forme de radiații ale capului și gâtului, care direcționează un fascicul de radiații focalizat către locația exactă a unei tumori, PCI oferă o serie mai generalizată de radiații. Chiar și așa, echipa de radiații va lua măsurători precise, făcând urme pe masca facială pentru a se asigura că alte țesuturi rămân neatinse.
Ca parte a simulării, echipa de radiații poate efectua o scanare CT pentru a confirma ceea ce se numește câmpul informat de tratament. Fasciculele cu raze X cu doze mici (pelicule cu fascicule) vă pot ajuta să vă înregistrați poziția capului odată ce este așezat corect.
În timpul procedurii
În ziua procedurii, sosiți cu cel puțin 15 minute înainte pentru a vă înregistra și a vă stabili. PCI este de obicei supravegheat de radioterapeutul cu ajutorul unei asistente de radiologie.
Pregătirea
Odată înregistrat, veți fi dus în spate și vi se poate cere să vă dezbrăcați din talie în sus. O rochie de spital vă va fi furnizată pentru a vă putea schimba. Probabil că veți putea să vă lăsați pantalonii și șosetele, dar poate că va trebui să vă descărcați pantofii.
Asistenta medicală vă va lua apoi greutatea și semnele vitale, care vor fi monitorizate pe durata terapiei PCI. După prima ședință, asistenta va verifica, de asemenea, dacă aveți efecte secundare din sesiunea anterioară.
Pe tot parcursul procedurii
Iradierea craniană profilactică este relativ simplă. Odată ce sunteți așezat în decubit dorsal (cu fața în sus) pe pat, radioterapeutul vă va poziționa corect capul și îl va acoperi cu masca de față preformată.
Cu coordonatele prestabilite și doza de radiații, radioterapeutul poate efectua întreaga procedură din spatele unui ecran protector. Un interfon cu două căi vă permite să comunicați înainte și înapoi.
Platoul este apoi mutat de la distanță în porticul CT, unde se utilizează doze de radiații cuprinse între 12 și 18 unități gri (Gy). (Prin comparație, cancerele tumorale solide sunt tratate cu 60 până la 80 Gy, în timp ce limfoamele sunt tratate cu 20 până la 40 Gy.)
Veți auzi sunete șuierătoare în timpul procedurii, dar altfel nu veți simți nimic.
Dupa tratament
Odată ce procedura este finalizată, masca de față este îndepărtată și vă puteți pune hainele la loc. Dacă vă confruntați cu efecte secundare de orice fel, anunțați asistenta sau radioterapeutul.
Majoritatea oamenilor se pot conduce acasă după ce au trecut PCI.
După procedură
Nu este neobișnuit să experimentați reacții adverse cu terapia PCI, dintre care unele se pot agrava pe măsură ce tratamentul progresează. Există anumite lucruri pe care le puteți face pentru a le gestiona.
- Cefalee: Tylenol (acetaminofen) este de obicei cea mai bună opțiune pentru tratarea durerilor de cap. Aspirina și alte medicamente antiinflamatoare nesteroidiene, pe de altă parte, pot provoca sângerări și pot promova microbierile. Deoarece iradierea creierului induce encefalita (inflamația creierului), medicamentul steroid dexametazonă poate fi prescris pentru ameliorarea inflamației.
- Oboseală: oboseala indusă de radiații este tratată cel mai bine odihnindu-se din plin. Un mic exercițiu sau o plimbare în jurul blocului pot ajuta, de asemenea, atât fizic, cât și mental.
- Iritarea pielii: Eritemul indus de radiații (roșeața pielii) poate fi agravant și poate duce la descuamare și vezicule, în special la persoanele cu pielea deschisă. Puteți gestiona mai bine acest lucru luând dușuri reci, evitând săpunurile și parfumurile dure, hidratând în mod regulat și prafând pielea afectată cu amidon de porumb (nu cu talc) pentru a menține pielea uscată.
- Probleme alimentare: PCI poate provoca uneori disfagie (dificultăți la înghițire), precum și arsuri la stomac și greață. Pentru a ajuta la depășirea acestui lucru, mâncați alimente sau supe mai moi. De asemenea, vă puteți întâlni cu un dietetician pentru a discuta despre strategiile dietetice în timpul și după terapia PCI. Pentru a reduce greața, medicul dumneavoastră vă poate prescrie un medicament antinausea precum Zofran (ondansetron) sau să încercați să savurați ceai de ghimbir sau ginger ale.
- Căderea părului: Alopecia indusă de tratament (căderea părului) poate fi foarte dureroasă. Puteți face puțin dacă acest lucru apare ca rezultat al PCI, dar este important să ne amintim că nu toată lumea se confruntă cu căderea părului. Dacă se întâmplă, există companii pe care le puteți contacta care fac peruci special pentru persoanele cu cancer și alte moduri poți face față atât fizic, cât și emoțional.
Urmare
Deoarece radiațiile profilactice craniene sunt preventive, singura măsură a succesului este absența metastazelor cerebrale în studiile de imagistică. Oncologul dvs. va programa tomografii de rutină CT, RMN sau tomografie cu emisie de pozitroni (PET) pentru a monitoriza eventualele semne de metastază, nu numai în creier, ci și în alte organe și oasele dumneavoastră.
De asemenea, medicul dumneavoastră va monitoriza eventualele probleme neurocognitive care pot apărea.
Medicamentele precum Aricept (donepezil) utilizate în tratamentul Alzheimer și Ritalin (metilfenidat) și Provigil (modafinil) utilizate pentru tratarea ADHD și, respectiv, narcolepsie, sunt uneori utilizate off-label la persoanele cu tulburări cognitive datorate iradierii creierului.
Un cuvânt de la Verywell
Iradierea profilactică craniană poate contribui la extinderea vieții și la prevenirea progresiei bolii la persoanele cu anumite tipuri de cancer pulmonar cu celule mici, dar prezintă riscuri. Dacă medicul dumneavoastră vă recomandă PCI, puteți discuta despre beneficiile tratamentului și despre riscurile potențiale pentru a face alegerea cea mai potrivită pentru dvs. ca persoană fizică.
Vorbiți cu membrii rețelei dvs. de asistență, inclusiv medici, consilieri, prieteni și familie. Alăturați-vă unui grup de asistență online sau personal pentru a întâlni alții care au suferit ei înșiși PCI.
Nu există nici o alegere „corectă”, nici „greșită”. Există doar o alegere în cunoștință de cauză și asta începe și se termină odată cu tine.
.jpg)










.jpg)