Chirurgia condromalaciei este de obicei o procedură artroscopică efectuată de un chirurg ortoped ca procedură chirurgicală ambulatorie. În funcție de gravitatea leziunii, procedura poate fi necesară ca o procedură deschisă la genunchi și să necesite o noapte peste noapte în spital.
Scopul operației este de a ajuta la îndepărtarea sau repararea țesutului deteriorat și a cartilajului din jurul genunchiului. Deși există opțiuni mai puțin invazive, acestea rareori vor rezolva problema de bază și este posibil să aveți nevoie de o intervenție chirurgicală.
Utilizarea terapiei fizice și luarea de timp pentru a vă vindeca vă vor permite să vă recâștigați funcția completă a genunchiului și să vă continuați activitățile zilnice. Discutați cu furnizorul dvs. de asistență medicală pentru a determina dacă intervenția chirurgicală este cea mai bună opțiune și ce alte opțiuni de tratament sunt disponibile.
Cunoașterea scopului intervenției chirurgicale, timpul de recuperare chirurgicală, riscurile și contraindicațiile vă pot ajuta să luați o decizie în cunoștință de cauză cu privire la intervenția chirurgicală de condromalacie.
Morsa Images / DigitalVision / Getty Images
Ce este chirurgia condromalaciei?
Chirurgii ortopedici calificați efectuează o intervenție chirurgicală pentru condromalacie pentru a îndepărta cartilajul deteriorat. Scopul operației este de a ajuta la îndepărtarea sau repararea țesutului deteriorat și a cartilajului din jurul genunchiului.
Procedura chirurgicală se poate face prin artroscopie sau chirurgie deschisă la genunchi. Decizia va depinde în cele din urmă de chirurgul ortoped pe baza gravității prejudiciului. Artroscopia este procedura mai tipică, realizată ca o intervenție chirurgicală de zi cu tehnici minim invazive.
Uneori, osteotomia trebuie efectuată pentru a corecta alinierea genunchiului cu osul coapsei și tibia. O osteotomie se referă la tăierea osului, fie tibia (tibia), fie femurul (coapsa). Osul este remodelat pentru a ameliora presiunea asupra cartilajului deteriorat și pentru a reduce riscul de complicații suplimentare cu genunchiul.
Dacă trebuie efectuată o osteotomie, este mai probabil ca chirurgul să facă o incizie deschisă a genunchiului; cu toate acestea, se poate efectua o osteotomie artroscopică tibială ridicată. Pentru unii pacienți poate fi necesară o spitalizare peste noapte.
Contraindicații
Chirurgia condromalaciei este esențială pentru majoritatea pacienților dacă terapia fizică nu are succes. Din păcate, unii pacienți nu pot efectua această operație, deoarece genunchiul este prea deteriorat sau pot avea nevoie de o înlocuire totală a genunchiului. Alte contraindicații pot include:
- Osteoartrita
- Infecție activă
- Sindromul durerii regionale complexe
- Instabilitate ligamentară severă
- Condrocalcinoza
- Așteptări nerealiste ale pacientului
- Un chirurg cu lipsă de experiență
- Obezitate: indicele de masă corporală (IMC) mai mare de 30
În timp ce lista menționată mai sus este extinsă, în cele din urmă depinde de chirurgul dvs. să stabilească dacă intervenția chirurgicală pentru condromalacie este o opțiune bună pentru dvs. Va fi important să discutați cu furnizorul dvs. de asistență medicală avantajele și dezavantajele intervenției chirurgicale și modul în care acestea sunt specifice stării dumneavoastră medicale.
Riscuri potențiale
Ca și în cazul oricărei proceduri chirurgicale, există mai multe riscuri potențiale asociate cu supunerea unei proceduri chirurgicale. În timp ce majoritatea sunt relativ minore și tratabile, complicațiile timpurii sunt:
- Durere
- Sângerare
- Umflătură
Complicațiile mai severe și, probabil, care pun viața în pericol includ embolie pulmonară și tromboză venoasă profundă.
Deși rare, alte posibile complicații ale intervenției chirurgicale includ:
- Hemoragie
- Fractură osoasă
- Accident vascular cerebral
- Infarct
- Ulcer sau vezicule cutanate
- Dehiscența plăgii
- Paralizia / leziunile nervoase
- Leziunea tendonului sau a ligamentului
- Infecție chirurgicală
- Ischemia membrelor
- Insuficiență renală
- Pneumonie
Scopul chirurgiei condromalaciei
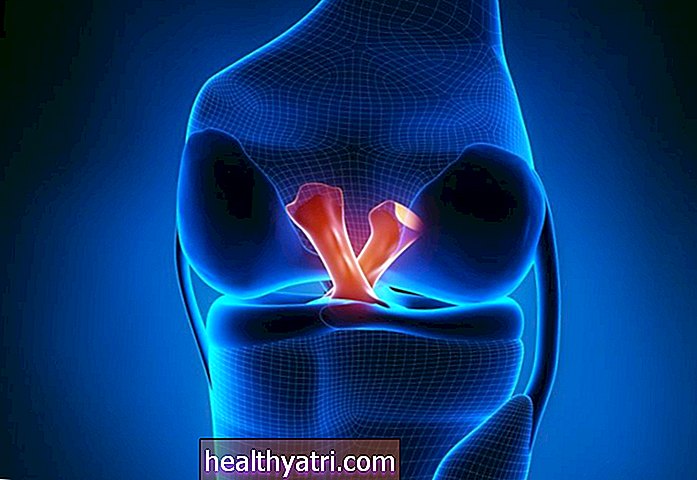
Chondromalacia patellae, cunoscută și sub numele de „genunchi de alergător”, este o afecțiune în care cartilajul de pe suprafața rotulei (rotula) se deteriorează și se înmoaie. Rotula poate începe să se frece de femur și poate provoca disconfort sau durere.
Condromalacia este văzută ca o accidentare excesivă în sport. Luarea timpului liber și odihnă pot ajuta la ameliorarea durerii și la reducerea riscului de rănire suplimentară. Alteori, alinierea necorespunzătoare a genunchiului este cauza, iar odihna nu oferă ușurare.
Chirurgia condromalaciei nu este, în general, o procedură de primă linie pentru acest diagnostic medical. Furnizorul dvs. de asistență medicală vă va sugera mai întâi opțiuni mai puțin invazive:
- R.I.C.E (odihnă, gheață, compresă, ridică): Aceasta va fi prima opțiune de tratament recomandată pentru leziunile condromalaciei. Deși acest lucru nu va remedia problema de bază, acesta va ajuta la reducerea disconfortului, durerii și umflăturii. Este imperativ să urmați în continuare sfatul medicului dumneavoastră.
- Analgezice și medicamente antiinflamatoare: Furnizorul dvs. de asistență medicală vă poate recomanda utilizarea antiinflamatoarelor nesteroidiene (AINS) și a altor medicamente pentru a reduce durerea și inflamația.
- Kinetoterapie: Sub îndrumarea kinetoterapeuților, veți efectua exerciții și o serie de exerciții de mișcare pentru a întări mușchii și articulațiile din jur.
- Tapetarea rotulei: tapetarea va ajuta la diminuarea durerii, prevenind rotula și pata dureroasă să se frece. Banda este plasată de-a lungul ambelor părți ale genunchiului afectat, ajutând la ghidarea și corectarea mișcării rotulei. Prelucrarea rotulei trebuie făcută sub îndrumarea medicului dumneavoastră și / sau a terapeutului fizic.
Înainte de operație, chirurgul dumneavoastră va necesita mai multe studii preoperatorii. Acestea includ:
- Radiografie: Aceasta poate ajuta la excluderea oricăror probleme de bază, cum ar fi inflamația sau artrita
- Analize de sânge: Aceasta vă va verifica nivelul de hemoglobină și electroliți.
- Artroscopie: Aceasta va examina starea exactă a cartilajului genunchiului.
- Imagistica prin rezonanță magnetică (RMN): Aceasta oferă cea mai detaliată vedere a genunchiului și a articulațiilor înconjurătoare. În general, este cel mai bun mod de a confirma rotundul condromalaciei.
Cum să vă pregătiți
Este important să discutați cu furnizorul dvs. de asistență medicală specificul intervenției chirurgicale și la ce să vă așteptați în faza postoperatorie. Asigurarea că aveți așteptări realiste pentru operație este cheia succesului. Înainte de operație, purtați o conversație deschisă cu chirurgul dumneavoastră.
Ar trebui să contactați furnizorul dvs. de asistență medicală dacă:
- Aveți întrebări sau nelămuriri legate de operația de condromalacie
- Aveți nevoie de clarificări cu privire la modul de pregătire pentru operație, cum ar fi medicamentele pe care trebuie să le luați în dimineața intervenției chirurgicale
- Înainte de procedură, dezvoltați febră, gripă, răceală sau simptome COVID-19
Locație
Chirurgia condromalaciei poate fi efectuată fie în spital, fie într-un centru de chirurgie ambulatorie, în funcție de preferința chirurgului dumneavoastră, precum și de starea de sănătate de bază. Majoritatea pacienților se pot aștepta să meargă acasă după recuperarea în unitatea de îngrijire postanestezică. Cu toate acestea, unii vor trebui să petreacă cel puțin o noapte în spital pe o unitate medico-chirurgicală.
Ce sa porti
Cel mai important lucru de reținut pentru această procedură este să te îmbraci confortabil. Profesioniștii din domeniul medical recomandă îmbrăcămintea largă pentru a fi purtată la și de la spital.
Majoritatea pacienților poartă halate de spital după procedură din cauza echipamentului medical, inclusiv IV-uri, catetere, drenuri și este posibil să aveți mai multe incizii la genunchi. Vă puteți aștepta să purtați încălțăminte antiderapantă în orice moment când nu sunteți din pat.
Mancare si bautura
Vi se va cere să nu mai mâncați și să beți înainte de operație. Aceasta se numește a fi NPO, ceea ce nu înseamnă nimic pe cale orală. Este imperativ să urmați instrucțiunile NPO deoarece, dacă nu, intervenția chirurgicală ar putea fi anulată.
Instrucțiunile pentru o anumită oră vor varia pentru toți pacienții și sunt stabilite de echipa chirurgicală. Veți primi aceste informații la o întâlnire preoperatorie, iar apoi veți efectua un apel de reamintire cu o zi înainte de procedură.
Luați doar medicamentele pe care vi le spune medicul dumneavoastră să le luați în dimineața intervenției chirurgicale. Luați-le cu suficientă apă pentru a înghiți confortabil. Asigurați-vă că confirmați medicamentele cu chirurgul și luați-le numai cu apă.
Medicamente
Chirurgul va discuta cu dumneavoastră toate medicamentele înainte de operație. Asigurați-vă că aduceți o listă a medicamentelor la programările preoperatorii, inclusiv dozajul, cât de des este luat medicamentul și când a fost administrată ultima dată.
De asemenea, includeți toate vitaminele și suplimentele în lista de medicamente. Acestea sunt la fel de importante ca medicamentele prescrise, deoarece pot avea efecte secundare cu anestezia și medicamentele utilizate în timpul și după procedură.
Furnizorii pot începe pacienții cu medicamente înainte de intervenția chirurgicală pentru a gestiona simptomele. Aceste medicamente pot include un dedurizator de scaune pentru ameliorarea constipației, pentru a evita tensionarea, ceea ce poate provoca tulpini suplimentare asupra inimii. Un exemplu al acestui medicament este Colace.
Ce sa aduc
Veți avea mai multe considerații despre ce să aduceți dacă veți petrece o noapte la spital decât dacă operația dvs. va fi o operație de zi. Articolele pot include:
- Îmbrăcăminte confortabilă, îmbrăcată, halat și papuci cu suport de cauciuc, antiderapante
- Containere de depozitare pentru ochelari, lentile de contact și / sau proteze, dacă le purtați
- Card de asigurare și carte de identitate personală
- Urgență Informații de contact
- O copie a documentelor legale despre sănătatea dvs. (cum ar fi împuternicitul sau testamentul de viață)
- O listă completă a tuturor medicamentelor pe care le luați în prezent, inclusiv dozele, cât de des le luați și când au fost luate ultima dată
- Orice echipament adaptiv pentru mobilitate, inclusiv baston, walker sau scaun cu rotile
Dacă rămâneți peste noapte, luați în considerare:
- Articole de îngrijire personală, cum ar fi periuța de dinți și pasta de dinți
- Dopuri pentru urechi și mască pentru ochi
- Material de citit
- Încărcător de telefon mobil
- Pernă sau pătură
Nu trebuie să aduceți:
- Valoare
- Bijuterii
- Priveste
- Carduri de credit
- Bani lichizi
- Laptop
- iPad
Lucrările pacienților vor fi duse în camera lor de către personalul spitalului. Este important să pleci
toate elementele neesențiale de acasă și aduc doar ceea ce vă va face cel mai confortabil în timpul recuperării.
Modificări ale stilului de viață pre-op
Modificările stilului de viață sunt esențiale pentru succesul unui pacient supus unei intervenții chirurgicale de condromalacie.
Este important să începeți să luați măsurile adecvate înainte de intervenția chirurgicală pentru a face schimbări importante ale stilului de viață, pentru a preveni complicațiile postoperatorii, a îmbunătăți vindecarea, a scădea inflamația și a reduce durerea posibilă. Modificările importante includ:
- Renunță la fumat.
- Nu mai bea alcool.
- Odihnește-te din plin.
- Creșteți activitatea fizică (așa cum este tolerată).
- Folosiți un spirometru stimulativ.
- Faceți modificări ale dietei.
Ce să ne așteptăm în ziua operației
Înainte de operație
În ziua procedurii, vă veți întâlni cu întreaga echipă de asistență medicală, inclusiv chirurgi, cardiolog, anestezist, asistente medicale și kinetoterapeut. Toate formularele de consimțământ operativ vor fi
semnat în acest moment pentru a vă asigura că sunteți pe deplin pregătiți și că nu aveți întrebări sau nelămuriri suplimentare.
Asistenta medicală înregistrată va lua semne vitale, inclusiv:
- Ritm cardiac
- Tensiune arteriala
- Temperatura
- Oximetria pulsului
- Respirații
- Nivelul durerii
- Zahăr din sânge
Înainte de a intra în sala de operație pentru procedură, pacienților li se vor efectua teste preoperatorii, dacă este necesar. De asemenea, vi se va oferi un săpun chirurgical care trebuie utilizat pe locurile chirurgicale pentru a curăța corect zona și a preveni infecția.
După curățare, vi se va da o rochie de spital, iar asistenta va rade zona chirurgicală, dacă este necesar. Chirurgul va marca locul chirurgical după ce ați fost pregătit complet.
Asistenta medicală și echipa chirurgicală vă vor examina medicamentele. Fiți pregătiți să discutați toate medicamentele, vitaminele și suplimentele dvs. în acest moment, inclusiv dozele, ultima dată când au fost luate și cât de des sunt luate. Aducerea unei liste a informațiilor este utilă, așa că nu se pierde nimic.
Pacienții sunt instruiți să își golească vezica înainte de a intra în sala de operație, să îndepărteze toate bijuteriile, ochelarii, lentilele de contact și protezele dentare, dacă este cazul. În cele din urmă, asistenta medicală va introduce un cateter intravenos (IV) care va fi utilizat pentru a oferi hidratare, medicamente și anestezice în timpul procedurii.
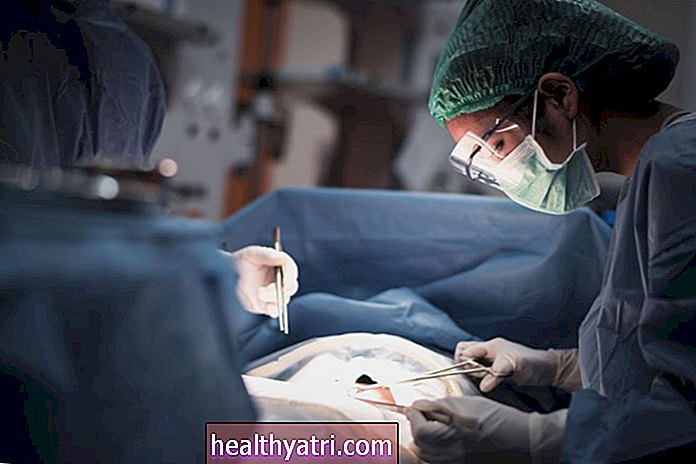
În timpul operației
Când este timpul intervenției chirurgicale, veți fi condus în sala de operație pe o targă și apoi așezat pe masa din sala de operație. Veți fi apoi pregătiți pentru anestezie generală, care va dura pe durata intervenției chirurgicale. Înainte de începerea operațiunii, vor avea loc următoarele:
- Vi se va administra o doză mică de medicamente pentru a vă ajuta să vă relaxați în timp ce echipa chirurgicală se pregătește.
- Sunt amplasate monitoare de semne vitale.
- Pielea dvs. va fi curățată din nou cu un detergent chirurgical și drapată în draperii sterile, expunând doar zona chirurgicală.
- Un tub endotraheal va fi plasat prin anestezie pentru a vă ajuta să respirați în timpul procedurii. Medicamentele pentru anestezie o pot face dificilă, iar acest lucru va permite echipei să vă ajute să vă controlați respirația în timp ce vă aflați pe ventilator.
După ce ați fost adormit, chirurgii vor introduce o mică cameră, numită artroscop, în articulația genunchiului. Camera afișează imagini pe un monitor video.
Chirurgul folosește aceste imagini pentru a ghida instrumentele chirurgicale pentru a îndepărta condromalacia deteriorată. În zona înconjurătoare vor fi făcute mai multe incizii mici suplimentare pentru a introduce celelalte instrumente chirurgicale necesare.
Majoritatea chirurgilor preferă să efectueze această procedură prin artroscopie; cu toate acestea, se poate face printr-o incizie deschisă la mijlocul genunchiului.
Dacă procedura se face printr-o incizie deschisă la mijlocul genunchiului, se creează un lambou și se folosesc distanțieri pentru a trage înapoi pielea, țesutul și mușchiul. Acest lucru va expune ligamentele și structurile osoase.
O incizie deschisă poate fi indicată pe baza gravității leziunilor genunchiului; cu toate acestea, unii chirurgi preferă această metodă chirurgicală, deoarece sugerează că aceasta oferă o vedere mai clară a întregului câmp chirurgical.
După ce chirurgul a localizat zona genunchiului, acesta va fi tăiat, ras sau fixat în funcție de gravitatea leziunii. Odată ce genunchiul este reparat, chirurgul va îndepărta instrumentele și va închide inciziile cu suturi, legătură dermică (lipici chirurgical) și stereofile.
După operație
În urma procedurii, veți fi condus la PACU pentru recuperare. Dacă există complicații, poate fi necesar să fiți transportat la secția de terapie intensivă; cu toate acestea, acest lucru este puțin probabil. În timp ce vă aflați în PACU, personalul de asistență medicală vă va monitoriza semnele vitale, hidratarea și durerea.
Se vor da toate intervențiile adecvate și se va efectua predarea externă. Aceasta va include medicamente post-operatorii pentru durere și antibiotice, limitări și viitoare întâlniri chirurgicale.
Unii pacienți vor trebui să petreacă noaptea în spital; de aceea, pacientul va fi transportat într-o cameră medico-chirurgicală pentru noapte. Pacienții pot consulta un terapeut fizic în timp ce se află în spital pentru a acoperi exercițiile, aparatele dentare și antrenamentul cu cârje. Dacă pacienții nu petrec noaptea, acest lucru va fi predat preoperator.
Recuperare
Procesul de recuperare va varia în funcție de individ și de gravitatea vătămării. Recuperarea după operația cu genunchiul deschis este mai lungă, iar kinetoterapia este mai intensă decât pentru cei care au o procedură de artroscopie.
Veți fi urmărit îndeaproape de chirurg în primele șase săptămâni. Programările postoperatorii pot fi așteptate în zilele 7, 10 și 14. Până în ziua 14, chirurgul dumneavoastră va îndepărta orice suturi sau capse utilizate pentru închiderea inciziei.
Veți avea un imobilizator pentru genunchi sau un aparat dentar timp de două până la patru săptămâni după operație, ceea ce înseamnă că vor fi necesare cârje sau scaun cu rotile. Terapia fizică va fi începută imediat după procedură pentru a lucra la o serie de exerciții de mișcare care vor reduce umflarea și vor reduce durerea.
Majoritatea chirurgilor recomandă să nu suporte greutatea timp de două săptămâni. Puteți atinge degetele de la picioare cu cârje la două până la șase săptămâni, în timp ce puteți suporta aproximativ 25-50% din greutate. Exercițiile cu terapeutul fizic vă vor ajuta cu exerciții de greutate.
După aproximativ patru până la șase săptămâni, ar trebui să puteți merge fără cârje, dar totuși în timp ce purtați un aparat dentar. Până la 12 săptămâni, puteți merge fără brațe. Recuperarea completă poate dura șase până la 12 luni.
Regimul dumneavoastră de kinetoterapie va fi determinat de echipa medicală și ar trebui să fie urmat cu precizie pentru a nu afecta.
Vindecarea
Este important să vă inspectați incizia chirurgicală și / sau pansamentul de mai multe ori pe zi în timpul procesului de vindecare. Doriți să monitorizați semnele și simptomele infecției locului chirurgical. Dacă nu puteți vizualiza singuri inciziile, veți avea nevoie de cineva care să vă ajute sau să vadă o asistentă medicală la domiciliu care să verifice incizia.
Verificați incizia pentru oricare dintre următoarele:
- Roşeaţă
- Umflătură
- Cald sau cald la atingere
- Sensibilitate
- Durere
- Drenaj la locul inciziei (sânge și / sau puroi)
- Febră
Dacă aveți oricare dintre simptomele sau semnele menționate anterior, este imperativ să vă apelați imediat chirurgul. Infecțiile locului chirurgical sunt grave, dar pot fi tratate cu antibiotice dacă sunt identificate timpuriu.
Faceți față recuperării
Una dintre cele mai mari provocări în timpul postoperator este gestionarea durerii. Veți fi trimis acasă cu o rețetă de medicamente narcotice pentru durere. Chirurgul dvs. vă va gestiona regimul de gestionare a durerii. Este important să urmați toate recomandările exact așa cum sunt date.
În prima săptămână, vă puteți aștepta să utilizați analgezice narcotice pentru a vă ajuta să vă gestionați durerea postoperatorie, precum și medicamente pentru prescripție medicală fără prescripție medicală (OTC), cum ar fi Tylenol și Advil.
Medicamente pentru durere fără prescripție medicală
Medicamentele pentru durere OTC, cum ar fi antiinflamatoarele nesteroidiene (AINS), inclusiv Advil (ibuprofen), pot fi utilizate în combinație cu alți analgezici. Tylenol (acetaminofen) este, de asemenea, prescris în mod obișnuit după intervenția chirurgicală.
Este important să rețineți dozele și calendarul adecvat ale medicamentelor OTC, deoarece este posibilă o supradoză accidentală. Asigurați-vă că informați echipa medicală dacă aveți antecedente de probleme cu rinichii, ficatul sau inima, deoarece acestea pot fi afectate de aceste medicamente.
Medicamente pentru prescripția durerii
Pentru dureri mai intense și în primele câteva zile după operație, vi se va prescrie un medicament opioid, cum ar fi Percocet, Vicodin sau Oxycontin, pentru a vă ușura durerea. Este important să rețineți că acestea sunt extrem de dependente și ar trebui luate numai așa cum este indicat.
Este posibil să prezentați următoarele efecte secundare în timp ce luați medicamente pentru durere pe bază de prescripție medicală:
- Oboseală
- Hipotensiune
- Bradicardie (bătăi lente ale inimii)
- Greaţă
- Constipație
- Erupții cutanate
- Bradipnee (respirație lentă)
Se recomandă ca toate medicamentele pentru prescripția neutilizate să fie eliminate în mod corespunzător sau returnate la farmacie.
Abordări non-medicale
Terapiile complementare, cum ar fi aromoterapia, meditația și / sau imagini ghidate, pot fi utile în timpul procesului de recuperare. Este important să ne amintim că aceste abordări alternative nu ar trebui să înlocuiască medicamentele necesare pentru durere, ci ar trebui să acționeze împreună cu regimul de gestionare a durerii al medicului dumneavoastră.
Deși poate doriți să încercați recuperarea cu puțin sau deloc medicamente, este de asemenea important să vă amintiți să vă ascultați corpul. Durerea netratată poate provoca numeroase complicații fizice și nu trebuie ignorată.
Medicii recomandă să încercați distragerea atenției - să ascultați muzica preferată, să jucați jocuri de masă sau jocuri de cărți. Acest lucru poate ușura anxietatea sau stresul ca mijloc de a-ți lăsa mintea de la durere.
O altă abordare este utilizarea imaginilor ghidate. Aceasta implică închiderea ochilor, respirația foarte profundă și imaginea ta într-o locație ideală sau într-un „loc fericit”. În timp, ar trebui
să poți simți emoții pozitive de unde ești, lăsându-te mai liniștit și mai controlat.
Ingrijire pe termen lung
Chirurgia poate fi obositoare din punct de vedere fizic, psihic și emoțional. Cu toate acestea, este esențial să urmați toate recomandările chirurgului dumneavoastră pentru a preveni deteriorarea și complicațiile ulterioare ale zonei chirurgicale.
Menținerea regimului de kinetoterapie, precum și a stilului de viață sănătos, va ajuta la vindecarea rănilor, la amploarea mișcării și la gestionarea durerii.
Posibile intervenții chirurgicale viitoare
Deoarece această intervenție chirurgicală este mai frecventă la persoanele mai tinere, este posibil să fie nevoie să aveți operații suplimentare. În plus, această intervenție chirurgicală nu vă împiedică să răniți același genunchi sau să aveți nevoie de aceeași intervenție chirurgicală din nou.
Scopul intervenției chirurgicale și al terapiilor ulterioare este de a întări genunchiul, mușchii din jur și ligamentele pentru a preveni reapariția leziunii. Din păcate, unele persoane sunt din nou rănite.
Ajustări ale stilului de viață
Unele persoane vor fi sfătuiți să facă modificări semnificative ale stilului de viață pentru a minimiza riscul unor probleme suplimentare la genunchi și intervenții chirurgicale viitoare. De exemplu, s-ar putea recomanda trecerea la sporturi cu impact mai redus pentru a reduce cantitatea de presiune plasată pe genunchi, cartilajul înconjurător și țesutul.
Un cuvânt de la Verywell
Chirurgia condromalaciei poate fi copleșitoare mai ales pentru că vă va afecta capacitatea de a merge, de a conduce și de a vă îngriji potențial pe măsură ce vă recuperați. A avea sprijinul prietenilor apropiați și al familiei în perioada postoperatorie este cheia succesului.
Discutați cu furnizorul dvs. de asistență medicală toate opțiunile viabile înainte de a trece la o intervenție chirurgicală, deoarece intervențiile neoperatorii, cum ar fi odihna, gheața, AINS și kinetoterapia ar putea fi opțiuni posibile.
-and-ibuprofen.jpg)

-and-medrol-(methylprednisolone).jpg)


-for-osteoarthritis.jpg)