Problemele cutanate sunt o complicație frecventă atât a diabetului de tip 1, cât și a celui de tip 2. Până la 79% dintre persoanele cu diabet zaharat vor dezvolta la un moment dat o tulburare a pielii legată de boală. Multe dintre acestea, cum ar fi anumite erupții cutanate și vezicule, pot fi manifestări directe ale diabetului sau reacții alergice la insulină sau medicamente pentru diabet. Altele, inclusiv infecțiile fungice și pielea uscată, cu mâncărime, nu sunt neobișnuite în rândul persoanelor sănătoase altfel, dar tind să afecteze mai frecvent persoanele cu diabet zaharat.
Biblioteca foto științifică / Getty ImagesAnumite probleme dermatologice sunt printre primele semne ale diabetului (precum și alte boli și afecțiuni fără legătură, de altfel), deci este important să consultați un dermatolog dacă observați modificări neobișnuite sau inexplicabile ale pielii. Diagnosticul și tratamentul precoce sunt esențiale pentru tratarea afecțiunilor pielii cauzate de diabet, pentru a evita consecințele grave și complicațiile.
Cum afectează diabetul pe piele
Diabetul poate avea un impact asupra sănătății pielii în mai multe moduri. Nivelurile ridicate de glucoză din sânge (hiperglicemie) se află în spatele majorității problemelor pielii cauzate de diabet. Prea mult zahăr din sânge determină corpul să extragă lichidul din celule pentru a produce suficientă urină pentru a elimina zahărul, ceea ce la rândul său face pielea uscată (xeroză).
Pielea uscată, roșie și iritată poate rezulta, de asemenea, din deteriorarea nervilor (neuropatie diabetică), în special a nervilor de la picioare și picioare. Este posibil ca nervii deteriorați să nu transpire mesajul, iar transpirația ajută la menținerea pielii umede și moi.
La rândul său, atunci când pielea este excesiv de uscată, se poate crapa, se poate dezlipi și poate deveni mâncărime. Zgârierea acestuia poate crea mici deschideri în piele. Aceste deschideri oferă acces ușor organismelor infecțioase pentru a intra sub piele, unde excesul de zahăr din sânge oferă un teren fertil pentru proliferarea lor.
Dincolo de uscăciune și infecții, există o serie de alte probleme ale pielii asociate cu diabetul.
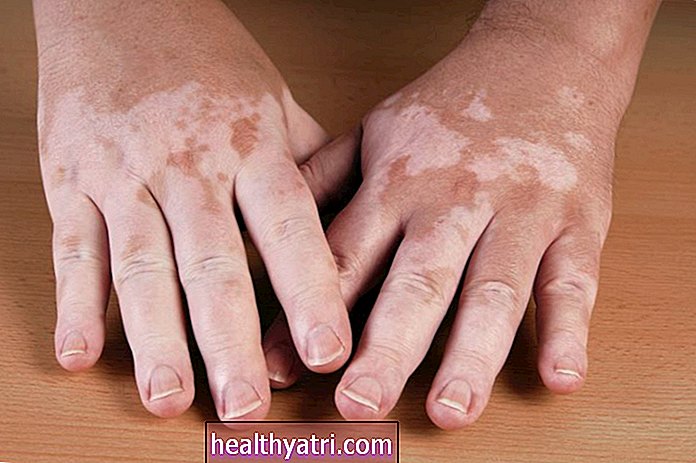
Acanthosis Nigricans
Această afecțiune se caracterizează prin pete de piele de la nivelul gâtului care sunt mai întunecate decât culoarea normală a pielii unei persoane. Aceste zone pot apărea, de asemenea, în axile și în zona inghinală și, uneori, pe genunchi, coate și mâini. De asemenea, pielea poate fi mai groasă și capătă o textură catifelată.
De ce se întâmplă: Acanthosis nigricans este un semn de rezistență la insulină și așa este uneori primul semn al prediabetului sau al diabetului de tip 2. Este deosebit de frecvent la persoanele care au obezitate.
Ce trebuie să faceți: pentru a face petele mai puțin vizibile, acestea pot fi acoperite cu machiaj, dar pe termen lung, pierderea în greutate este cea mai eficientă formă de tratament.
Reacții alergice la medicamente
Aproape orice medicament pentru diabet - inclusiv insulina - poate declanșa o reacție alergică care provoacă simptome care afectează pielea, precum mâncărime, umflături, erupții cutanate sau roșeață.
De ce se întâmplă: reacțiile alergice la medicamente apar deoarece o persoană are o sensibilitate preexistentă fie la medicamentul în sine, fie la un ingredient inactiv din medicament, cum ar fi un conservant. Unele persoane care utilizează medicamente injectabile au reacții cutanate limitate la zona în care a fost introdus acul.
Ce trebuie să faceți: Sunați medicul dumneavoastră dacă aveți o reacție alergică la un medicament pentru diabet. El sau ea vă poate instrui să luați un medicament fără prescripție medicală pentru a ameliora mâncărimea pe termen scurt și apoi va discuta despre încercarea unui alt medicament pentru a vă trata diabetul.
Dacă modificările pielii provocate de medicamente sunt însoțite de dificultăți de respirație sau alte simptome alarmante, obțineți imediat ajutor de urgență.
Bullosis Diabeticorum (vezicule diabetice)
Acestea sunt vezicule nedureroase, uneori mari, care apar spontan pe vârfurile și părțile laterale ale picioarelor și picioarelor inferioare, iar uneori pe mâini sau pe antebrațe
De ce se întâmplă: nu se știe ce cauzează apariția veziculelor diabetice. Cu toate acestea, acestea sunt mai frecvente la persoanele care dezvoltă neuropatie diabetică, un grup de tulburări nervoase care afectează atât persoanele cu diabet de tip 1, cât și de tip 2.
Ce trebuie făcut: Majoritatea veziculelor se vindecă în aproximativ trei săptămâni, fără a lăsa cicatrici, potrivit Asociației Americane a Diabetului (ADA). Singurul tratament este de a controla nivelul zahărului din sânge.
Dermopatia diabetică
Aceasta se prezintă sub formă de pete maronii sau roșii solzoase care apar adesea pe partea din față a picioarelor. De obicei ovale sau de formă rotundă, seamănă cu petele de vârstă și uneori sunt numite pete de piele. Nu fac rău sau mâncărime.
De ce se întâmplă: modificările vaselor de sânge mici reduc aportul de sânge la nivelul pielii.
Ce trebuie făcut: Această afecțiune inofensivă, nedureroasă, nu necesită tratament.
Scleroza digitală
Aceasta începe cu o piele strânsă, ceară, pe spatele mâinilor și rigiditatea degetelor; unii oameni se pot simți de parcă ar avea pietricele în vârful degetelor. Pe măsură ce starea progresează, pielea poate deveni dură, groasă și umflată, răspândindu-se pe tot corpul începând cu partea superioară a spatelui, umerii, gâtul, pieptul și chiar fața. Rareori, pielea genunchilor, gleznelor sau coatelor se îngroașă și capătă textura coajei de portocală, ceea ce face dificilă deplasarea articulațiilor afectate.
De ce se întâmplă: scleroza digitală este cea mai frecventă la persoanele cu diabet de tip 1 care au alte complicații sau a căror boală este dificil de tratat.
Ce trebuie să faceți: obținerea unui control mai bun al diabetului poate ajuta. Între timp, kinetoterapia poate aduce mai ușor mișcarea articulațiilor rigide.
Diseminate Granuloma Annulare
Aceasta este o erupție cutanată caracterizată prin arcuri roșiatice sau de culoarea pielii sau forme de inel pe degete și urechi și, uneori, pe partea din față a trunchiului. Relația dintre granulomul anular și diabetul este oarecum controversată, dar un mic studiu din 2017 a constatat că subiecții cu erupție cutanată au avut niveluri ridicate de zahăr din sânge.
De ce se întâmplă: nu se cunosc cauze ale granulomului anular, chiar și atunci când nu sunt asociate cu diabetul.
Ce trebuie făcut: Majoritatea erupțiilor cauzate de granulomul anular dispar în câteva luni, deși uneori umflăturile rămân în jur de doi ani. Nu există niciun motiv medical pentru tratarea acestuia, dar dacă este deranjant, opțiunile includ creme, unguente sau injecții cu corticosteroizi cu prescripție medicală; aplicarea azotului lichid pentru înghețarea leziunilor; terapie cu laser; anumite medicamente orale.
Xantomatoza eruptivă
Mâncărime, ceară, umflături galbene pe piele înconjurată de halouri roșii. Acestea se găsesc cel mai adesea pe față și pe fese și pot apărea și pe extremități. Prevalent în special în rândul tinerilor cu diabet de tip 1.
De ce se întâmplă: nivelurile ridicate de colesterol și grăsimi din sânge rezultă atunci când nivelul zahărului din sânge nu este bine controlat.
Ce trebuie făcut: Tratamentul implică controlul grăsimilor din sânge; medicamente hipolipemiante pot fi, de asemenea, necesare.
Necrobioză Lipoidica Diabeticorum (NLD)
Erupție la nivelul picioarelor inferioare, caracterizată prin pete roșii-maronii strălucitoare ușor ridicate, cu centre gălbui care se pot dezvolta în răni deschise, cu vindecare lentă. Mai frecvent la femei. De obicei trece prin etape de activitate și inactivitate. Uneori necesită o biopsie pentru a diagnostica.
De ce se întâmplă: modificări ale grăsimii și colagenului de sub suprafața pielii.
Ce trebuie făcut: Deși este dificil de tratat, NLD răspunde uneori la cremele topice de cortizon sau la injecțiile cu cortizon. Sa constatat că tratamentul cu lumină ultravioletă controlează această afecțiune atunci când este în flăcări. Un copil aspirină în fiecare zi și alte medicamente care subțiază sângele, cum ar fi Trental (pentoxifilina), pot ajuta.
Scleredem Diabeticorum
O afecțiune rară care implică îngroșarea pielii de pe partea superioară a spatelui și gâtului.
De ce se întâmplă: cauza nu este cunoscută, dar scleredemul diabeticorum pare să apară mai des la persoanele obeze.
Ce trebuie făcut: Cremele hidratante pot ajuta, dar tratamentul presupune aducerea nivelului de zahăr din sânge sub control.
Etichete pentru piele
Aproximativ 75% dintre persoanele cu etichete cutanate au diabet. Aceste bucăți mici de carne, de tip polip, apar cel mai adesea pe gât, pleoape și axile.
De ce se întâmplă: Se pare că există o legătură între etichetele pielii și rezistența la insulină, precum și cu grăsimile anormale din sânge.
Ce trebuie făcut: Deși nu există niciun motiv pentru a le trata, dacă sunt deranjante sau inestetice, ele pot fi ușor eliminate.
Infecții bacteriene
Piele dureroasă, umflată, inflamată, care este adesea fierbinte la atingere. Exemple de infecții bacteriene sunt furunculele, stufele pleoapelor, carbunculii, infecțiile unghiilor și infecțiile foliculilor de păr.
De ce se întâmplă: bacteriile pot prospera în prezența excesului de glucoză. Stafilococul este o bacterie comună responsabilă de infecțiile bacteriene la persoanele cu diabet.
Ce trebuie făcut: Aceste infecții pot fi tratate de obicei cu antibiotice și se pot îmbunătăți cu un control bun al zahărului din sânge.
Infectii fungice
Erupții mâncărime în zonele umede ale corpului, cum ar fi pliurile pielii.Aceste erupții pot fi roșii, înconjurate de solzi sau vezicule și au o peliculă albă drojdie în pliurile pielii.
De ce se întâmplă: la fel ca în cazul infecțiilor bacteriene, excesul de glucoză este benefic pentru ciuperci.
Ce trebuie să faceți: medicamentele eliberate pe bază de rețetă și un control bun al diabetului ajută la tratament. Exemple de infecții fungice sunt infecțiile cu drojdie, mâncărime, pecingine și piciorul atletului. Candida albicans este o ciupercă comună responsabilă de infecțiile fungice la persoanele cu diabet.













.jpg)