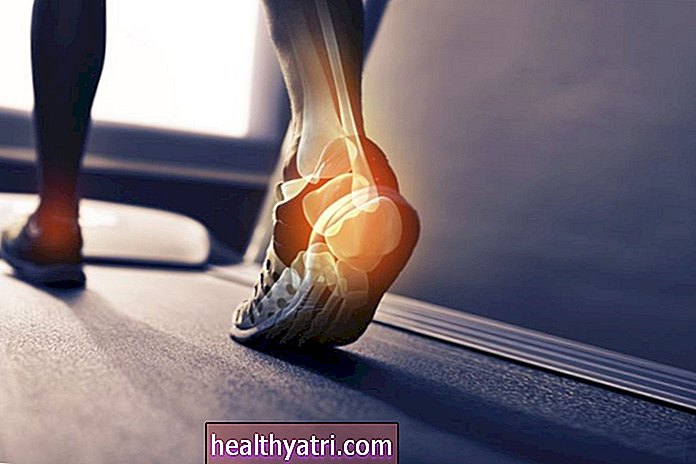
Artroscopia genunchiului este o procedură chirurgicală minim invazivă pentru repararea sau îndepărtarea structurilor deteriorate ale articulației genunchiului, care pot provoca dureri și limita gama de mișcare a genunchiului.
În timpul artroscopiei genunchiului, un chirurg folosește un artroscop, un instrument de aproximativ lățimea unui creion cu o cameră și o lumină atașate, pentru a vedea interiorul articulației genunchiului. Acest lucru permite chirurgului să examineze interiorul articulației genunchiului fără a face o incizie mare de-a lungul exteriorului genunchiului, așa cum se face în chirurgia deschisă.
Artroscopia genunchiului ajută la protejarea articulației genunchiului împotriva riscului de infecție din cauza expunerii scăzute a articulației la mediul exterior, în comparație cu operația deschisă. Rezultă adesea un aspect cosmetic îmbunătățit al genunchiului prin reducerea mărimii inciziilor chirurgicale și formarea cicatricii rezultate.
De asemenea, protejează structurile înconjurătoare ale genunchiului, inclusiv pielea, mușchii, tendoanele și ligamentele de a fi deteriorate din cauza inciziilor mai mici.
Siam Pukkato / Getty ImagesDiagnosticul legat de artroscopia genunchiului
Artroscopia genunchiului este efectuată pentru diferite condiții ale genunchiului pentru a repara sau a îndepărta structuri precum ligamentele, cartilajul și osul pentru a ajuta la ameliorarea durerilor genunchiului și la îmbunătățirea abilităților funcționale, cum ar fi mersul pe jos, alergatul, ghemuirea, îndoirea și urcarea și coborârea scărilor. Diferite proceduri efectuate în timpul artroscopiei genunchiului includ:
- Reconstrucția ligamentului încrucișat anterior (ACL): reconstrucția ACL se realizează atunci când ACL se rupe din rănire, de obicei în timpul mișcărilor de răsucire ale piciorului atunci când piciorul este plantat. ACL rulează de la capătul posterior al femurului (osul coapsei) și se atașează la capătul frontal al tibiei (osul tibiei) și previne mișcarea excesivă a genunchiului înainte.
- Reconstrucția ligamentului încrucișat posterior (PCL): reconstrucția PCL se realizează atunci când PCL se rupe din rănire. Leziunile PCL sunt mult mai puțin frecvente decât leziunile ACL și apar în mod obișnuit cu deplasarea posterioară a tibiei, de obicei cu accidente de autovehicule atunci când partea din față a genunchiului lovește bordul sau de la cădere și aterizare pe un genunchi îndoit. PCL rulează de la capătul frontal al femurului și se atașează la capătul din spate al tibiei și previne mișcarea excesivă a genunchiului înapoi.
- Repararea meniscului: un menisc se poate deteriora din cauza rănirii genunchiului, mai ales dacă implică răsucirea articulației genunchiului sau din cauza deteriorării uzurii cauzate de osteoartrita. Articulația genunchiului are un menisc, o formă specializată de cartilaj, pe ambele părți între suprafețele interioare și exterioare ale capetelor femurului și tibiei, care asigură o absorbție suplimentară a șocului în genunchi.
- Meniscectomia: o meniscectomie este o procedură care îndepărtează fie un menisc întreg (meniscectomia totală), fie o porțiune a unui menisc deteriorat (meniscectomia parțială) dacă meniscul nu poate fi reparat.
- Eliberare laterală: rotula retinaculului este o rețea groasă de țesut conjunctiv care atașează rotula la mușchii, tendoanele, ligamentele și oasele din jur pentru a menține rotula în poziție. Retinaculul rotulian lateral din exteriorul rotulei poate deveni prea strâns și poate scoate rotula din aliniament, ceea ce poate provoca dureri crescute și riscul luxației rotulei, numită subluxație rotuliană. O eliberare laterală implică tăierea chirurgicală a retinaculului rotulian lateral pentru a slăbi tragerea pe rotula.
- Îndepărtarea plica: Plica sunt pliuri în membrana sinovială care căptușesc articulația genunchiului care pot deveni inflamate și iritante, mai ales atunci când genunchiul este îndoit. Membrana sinovială reține lichidul sinovial în interiorul genunchiului, care ajută la lubrifierea cartilajului și la reducerea presiunii în articulația genunchiului.
- Chirurgie cu microfractură: un burghiu este utilizat pentru a crea mini-fracturi la nivelul osului pentru a stimula celulele măduvei osoase, care pot ajuta la stimularea creșterii noului cartilaj în zonele afectate. Cartilajul permite oaselor din articulația genunchiului să alunece ușor unul pe celălalt fără frecare, dar se pot deteriora în timp din cauza rănirii sau uzurii normale asociate cu îmbătrânirea
- Implantarea autologă a condrocitelor: celulele cartilajului pot fi îndepărtate artroscopic, crescute într-un laborator și reimplantate în timpul unei alte intervenții chirurgicale pentru a promova o nouă creștere a cartilajului în zonele afectate.
- Transplant grefat osteocondral: celulele cartilajului pot fi îndepărtate din zonele sănătoase ale articulației genunchiului și mutate în zonele afectate.
Criterii
Pentru a fi un candidat eligibil pentru artroscopia genunchiului, pacienții trebuie, de obicei, să încerce măsuri conservatoare mai întâi timp de cel puțin trei luni, cu excepția cazului în care există o ruptură semnificativă ACL sau PCL care necesită o intervenție chirurgicală cât mai curând posibil. Aceste metode includ:
- Medicamente: medicamentele antiinflamatoare și analgezice (calmante ale durerii) sunt adesea prescrise pentru a ajuta la gestionarea simptomelor.
- Injecții: Un medic poate injecta cortizon în genunchi pentru a reduce local durerea și inflamația.
- Modificarea activității: odihna și evitarea activităților dureroase, în special a sporturilor și exercițiilor cu impact ridicat, pot reduce inflamația la genunchi și pot promova recuperarea.
- Kinetoterapie: pot fi prescrise câteva săptămâni de kinetoterapie pentru a ajuta la îmbunătățirea forței genunchiului, a gamei de mișcare și a abilităților funcționale, precum și pentru a administra modalități și tratament manual pentru a ajuta la ameliorarea durerii. Cadricepsul și întărirea musculaturii glutei pot ajuta la descărcarea presiunii la nivelul articulației genunchiului pentru a reduce simptomele și a îmbunătăți funcția.
Dacă nu aveți nicio îmbunătățire a simptomelor după câteva săptămâni de încercare a măsurilor conservatoare, ar trebui să urmăriți cu medicul dumneavoastră pentru a discuta despre opțiunile de tratament. Dacă simptomele dvs. continuă să vă afecteze în mod semnificativ activitățile zilnice și calitatea vieții, artroscopia genunchiului poate fi o opțiune pentru a vă ajuta să vă tratați simptomele.
Asigurați-vă întotdeauna că vă apelați medicul sau 911 dacă aveți o urgență medicală.
Teste și laboratoare
Medicul dumneavoastră vă va întreba despre simptomele și istoricul medical și va efectua un examen fizic pentru a vă evalua articulația genunchiului. Simptomele durerii crescute de natură acută sau cronică, instabilitatea genunchiului, scăderea intervalului de mișcare, clic, blocare și popping sunt simptome care pot justifica teste imagistice pentru a examina structura internă a articulației genunchiului.
Aceste teste includ:
- Raze X: O radiografie a articulației genunchiului poate fi utilizată pentru a vedea dacă există malaliniere a articulației genunchiului sau a rotulei sau prezența artritei examinând cantitatea de spațiu dintre femur și oasele tibiei. Scăderea spațiului indică degenerarea cartilajului dintre oase și este asociată cu osteoartrita.
- Imagistica prin rezonanță magnetică (RMN): un RMN creează un câmp magnetic care determină alinierea moleculelor de apă într-o anumită direcție; aceasta este apoi utilizată pentru a produce o imagine a genunchiului. Un RMN poate fi utilizat pentru a determina dacă există vătămări ale ligamentelor genunchiului, precum și ale meniscurilor și cartilajului. Nu există radiații implicate cu un RMN.
Un cuvânt de la Verywell
Artroscopia genunchiului poate fi sau nu o opțiune adecvată pentru dvs., având în vedere vârsta, istoricul medical și starea de sănătate actuală.Asigurați-vă întotdeauna că vă adresați medicului dumneavoastră cu privire la posibilele riscuri și beneficii ale unei intervenții chirurgicale artroscopice la genunchi. Medicul dumneavoastră vă va putea ghida în direcția corectă dacă poate fi necesară o intervenție chirurgicală sau dacă măsuri conservatoare vă pot gestiona în mod eficient simptomele.