Scleromalacia perforans este o formă rară, dar gravă, de sclerită, o boală inflamatorie care afectează învelișul exterior al ochiului, numit sclera. De asemenea, cunoscută sub numele de sclerită necrotizantă fără inflamație, scleromalacia perforans este, în general, asimptomatică (fără simptome), dar poate provoca iritații oculare nedureroase și roșeață. Cu timpul, totuși, scleromalacia perforans poate determina creșterea anormală a presiunii oculare interne, ducând la tulburări vizuale și, în foarte rare ocazii, la spargerea spontană a ochiului.
Imagini RF creative / GettyScleromalacia perforans este cel mai frecvent observată la persoanele în vârstă cu boli autoimune de lungă durată, cum ar fi artrita reumatoidă. Dacă se observă devreme, scleromalacia perforans poate fi tratată cu imunosupresoare și antiinflamatoare, deși răspunsul la tratament este variabil în cel mai bun caz.
Simptome
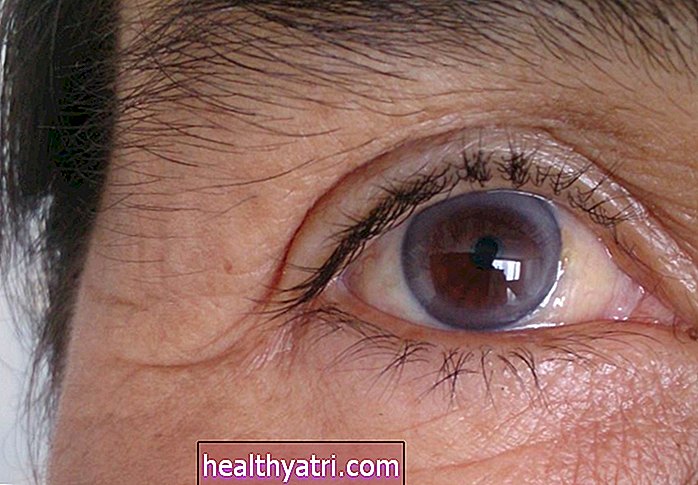
La majoritatea oamenilor, scleromalacia perforans este în întregime asimptomatică și este recunoscută doar prin dezvoltarea unor pete sau noduli gălbui sau căruntici pe sclera (de obicei la ambii ochi).Persoanele cu boală se plâng adesea de roșeață, uscăciune și iritație a ochilor, dar în caz contrar nu prezintă pierderea vederii.
Pe măsură ce boala progresează, totuși, nodulii pot provoca moartea țesuturilor subiacente, o afecțiune denumită necroză sclerală. În timp, țesuturile sclerei vor începe să se separe și să se vărsăm, lăsând expus stratul vascular subiacent al ochiului (numit țesut uveal).
Când se întâmplă acest lucru, scleromalacia perforans se poate manifesta cu o cascadă de probleme oculare, inclusiv:
- Astigmatism (modificări ale formei ochilor)
- Stafilom (bombat la punctul slab al globului ocular)
- Uveită anterioară (inflamație a stratului mijlociu al ochiului, numită uvea)
- Cataractă (înnorarea ochiului)
- Glaucom (presiune oculară crescută)
Unele dintre aceste complicații, cum ar fi cataracta și glaucomul, apar ca urmare a utilizării pe termen lung a corticosteroizilor la persoanele cu boli autoimune.
Aproximativ 60% dintre persoanele cu scleromalacie perforată vor avea un anumit grad de pierdere a vederii.
În cazuri foarte rare, subțierea straturilor oculare poate provoca ruperea spontană a globului ocular, denumită perforație globală. Deși acest lucru este cel mai frecvent observat la persoanele cu glaucom sever, acesta poate apărea și foarte rar, cu doar traume minore datorate vulnerabilității țesuturilor oculare subțiri.
Dacă nu este tratată în mod adecvat, perforația globală la persoanele cu scleromalacia perforans poate duce nu numai la orbire, ci la pierderea ochiului în sine.
Cauze
Scleromalacia perforans este cel mai frecvent observată la femeile în vârstă cu artrită reumatoidă de lungă durată (o formă autoimună de artrită). Alte afecțiuni autoimune strâns legate de boală includ spondilita anchilozantă, lupus, gută și granulomatoza cu poliangită.
Cauza scleromalaciei este încă necunoscută, dar se presupune că este rezultatul acumulării treptate a complexelor imune în ochi. Complexele imune sunt grupuri anormale de molecule cauzate de legarea anticorpilor autoimuni de antigeni din țesuturi (în acest caz, țesuturi sclerale).
Acumularea de complexe imune poate provoca modificări structurale ale sclerei, precum și obstrucția treptată a vaselor de sânge mici din coroida subiacentă. Obstrucția permanentă a acestor vase este cea care provoacă moartea țesuturilor.
Deși scleromalacia perforans este considerată în mare parte a bolii unei persoane în vârstă, progresia lentă a tulburării, asociată cu lipsa simptomelor notabile, sugerează că aceasta poate începe cu mult înainte de vârsta de 50 de ani.
Mai puțin frecvent, scleromalacia perforans este legată de infecții și afecțiuni care afectează direct sclera, inclusiv herpes zoster oftalmic, sifilis ocular și boala grefă contra gazdă (GvHD).
Diagnostic
Scleromalacia perforans este observată cel mai frecvent de către un membru al familiei, atunci când se privește în oglindă sau în timpul unei examinări oculare de rutină. Petele gălbui sau cenușii pot uneori să cedeze locul unei bombe negru-albăstrui, deoarece sloughing (vărsarea) țesuturilor scleral dezvăluie stratul coroidal de bază.
Scleromalacia perforans poate fi diagnosticată de un oftalmolog cu combinația dintre examinarea fizică a ochiului și o lampă cu fantă (un microscop care vizualizează interiorul ochiului cu un fascicul de lumină de mare intensitate). Lampa cu fantă va dezvălui, în general, o reducere a numărului și dimensiunii vaselor de sânge din partea din spate a ochiului, oferind țesuturilor un aspect aproape alb de porțelan.
În majoritatea cazurilor, scleromalacia perforans poate fi diagnosticată numai pe baza simptomelor clinice, mai ales dacă există o istorie îndelungată de boală autoimună.
Teste de laborator
Dacă cauza este incertă, se pot efectua teste de sânge pentru a exclude alte cauze posibile. Acestea includ un număr de celule albe din sânge, testarea proteinelor C reactive și rata de sedimentare a eritrocitelor (VSH). Nivelurile crescute ale oricăreia dintre acestea sugerează că este implicată o infecție sau un proces inflamator, care nu este asociat în mod inerent cu scleromalacia perforans.
Pe de altă parte, dacă o persoană cu simptome de scleromalacie perforană nu are antecedente de boală autoimună, ar trebui efectuat un ecran seric autoanticorp pentru a determina dacă este implicată o tulburare autoimună nediagnosticată.
Nu există analize de sânge care să poată diagnostica scleromalacia perforans.
Studii de imagistică
Uneori, o tomografie computerizată (CT) poate fi comandată dacă un examen ocular nu oferă suficiente dovezi ale bolii. Scanarea va dezvălui de obicei zone de calcificare (depozite de calciu) în care țesuturile sclerale au fost vărsate și subțiate.
Angiografia fluoresceinică, o tehnică utilizată pentru cartografierea vaselor de sânge cu un colorant fluorescent injectat, poate ajuta la determinarea dacă există obstrucție vasculară permanentă sau dacă starea este doar temporară.
Tratament
Tratamentul scleromalaciei perforante poate fi o provocare, mai ales că de obicei este diagnosticat numai atunci când boala este avansată și a apărut deja o leziune ireparabilă a ochilor. Chiar și așa, anumite tratamente pot încetini sau opri progresia bolii.
Tratamentele și procedurile utilizate în mod obișnuit includ următoarele.
- Medicamente antiinflamatoare nesteroidiene (AINS): Deși scleromalacia perforans este neinflamatorie, multe dintre cauzele și complicațiile bolii sunt inflamatorii. AINS precum Advil (ibuprofen), Ocufen (flurbiprofen) și Tivorbex (indometacin) se numără printre opțiunile medicamentoase utilizate în mod obișnuit.
- Imunomodulatori: Deoarece scleromalacia perforans este în mare parte determinată de autoimunitate, imunomodulatorii pot fi folosiți pentru a reduce răspunsul autoimun și pentru a preveni progresia bolii. Opțiunile includ Cytoxan (ciclofosfamidă), metotrexat, Imuran (azatioprină) și CellCept (micofenolat mofetil), precum și medicamente biologice precum Enbrel (etanercept), Remicade (infliximab), Rituxan (rituximab) și Kineret (anakinra).
- Agenți topici: Scleromalacia perforans se caracterizează prin uscăciunea ochilor, roșeață și iritație și beneficiază, în general, de lubrifierea picăturilor de ochi. Unii medici vor prescrie picături oftalmice versate de sodiu pentru a preveni deteriorarea colagenului în sclera și scurgerea lentă (deși beneficiile reale ale tratamentului rămân necunoscute). Același lucru este valabil și pentru ciclosporina topică A.
- Chirurgie de grefă sclerală: În cazurile rare în care apare perforația globală, poate fi efectuată o intervenție chirurgicală pentru a parchezi zona ruptă cu țesuturi sclerale de la un donator de transplant. Avantajele intervenției chirurgicale trebuie puse în balanță cu posibilele consecințe, având în vedere riscul crescut de necroză și subțiere în continuare.
Prognoză
Ca și în cazul tratamentului scleromalaciei perforante, prognosticul bolii poate varia enorm, în funcție de orice, de la vârsta și starea generală a unei persoane până la multitudinea de factori de risc care influențează astigmatismul, cataracta, glaucomul și alte afecțiuni oculare. Majoritatea persoanelor cu complicații în stadiu ulterior vor experimenta o reducere treptată a vederii din cauza astigmatismului.
Probabil că preocuparea mai mare este tulburarea autoimună care stă la baza bolii. De multe ori, progresia scleromalaciei perforante este un semnal că boala de bază progresează și ea.
Un astfel de exemplu este artrita reumatoidă, în care acumularea de complexe imune în tot corpul poate duce la vasculită reumatoidă (inflamația și îngustarea vaselor de sânge). Scleromalacia perforansă simptomatică precede adesea vasculita reumatoidă și poate servi drept steag roșu pentru boala severă.
Dacă nu sunt tratați cu medicamente imunomodulatoare, între 36% și 45% dintre persoanele cu sclerită și artrită reumatoidă vor muri în termen de trei ani (comparativ cu doar 18% dintre persoanele cu artrită reumatoidă numai). Cauza morții este de obicei vasculita comună în ambele afecțiuni.
Un cuvânt de la Verywell
Scleromalacia perforans este o afecțiune rară, dar gravă, în special la adulții vârstnici care prezintă deja un risc crescut de pierdere a vederii. La fel ca în majoritatea bolilor, depistarea precoce a scleromalaciei perforante este asociată cu rezultate mai bune.
Ca atare, nu trebuie să ignorați niciodată decolorarea albului ochilor sau să le considerați o „parte normală a îmbătrânirii”. Solicitați-le verificării de către un oftalmolog (mai degrabă decât un optician sau optometrist), chiar dacă nu aveți factori de risc pentru boală, cum ar fi vârsta mai mare, sexul feminin sau boala autoimună.