Subtipurile de leucemie mieloidă acută (sau mielogenă) (LMA) sunt din ce în ce mai bine înțelese, fiind explorate noi căi de cercetare. LMA variază foarte mult de la o persoană la alta și prognosticul este adesea slab. Acest lucru face ca cercetarea care ar putea ajuta la îmbunătățirea ratelor de supraviețuire este crucială.
Noile progrese din ultimii ani îmbunătățesc diagnosticarea, tratamentele și ratele de supraviețuire, toate acestea oferind o perspectivă mai plină de speranță.
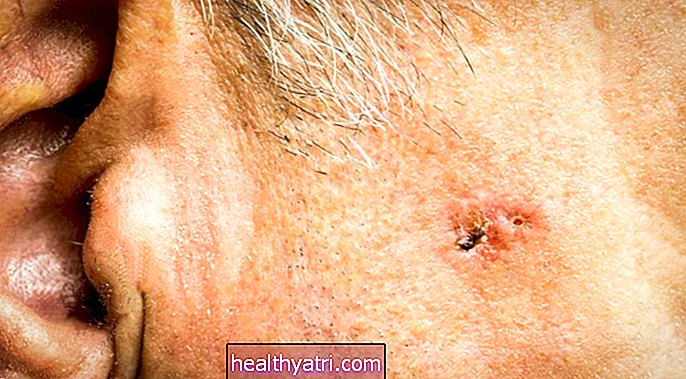
LMA este un cancer al sângelui și al măduvei osoase (interiorul spongios al oaselor în care se formează celulele sanguine). Este „acut” deoarece progresează rapid. „Mieloid” înseamnă că implică celule mieloide, care se dezvoltă în diferite tipuri de celule sanguine (de exemplu, celule roșii și albe din sânge, trombocite).
Albina Gavrilovic / Getty Images
Simptomele LMA includ:
- Febră
- Durere osoasă
- Letargie și oboseală
- Infecții frecvente
- Vânătăi ușoare
- Sângerări neobișnuite
Subtipuri vs. Stadializare
Atunci când cele mai multe tipuri de cancer sunt diagnosticate, acestea sunt „în scenă”. Etapa vă spune cât de avansat este cancerul, vă determină prognosticul și vă poate ghida deciziile de tratament.
LMA nu este pusă în scenă. În schimb, perspectivele și tratamentul depind de subtipul dvs., care este determinat de testele de laborator.
Majoritatea subtipurilor de LMA sunt definite în parte de modul în care celulele canceroase dezvoltate și anormale arată la microscop atunci când boala este diagnosticată pentru prima dată. În plus, clasificarea AML este acum mărită de noi descoperiri despre modificări genetice sau mutații implicate.
În prezent sunt utilizate două sisteme de clasificare AML:
- Clasificarea franco-american-britanică (FAB)
- Clasificarea Organizației Mondiale a Sănătății (OMS)
Clasificarea ulterioară pe subtipuri genetice complexe evoluează, datorită unui studiu inovator publicat în 2016.
De ce contează subtipul
Cunoașterea structurii genetice a leucemiei dvs. vă poate ajuta medicul să prezică dacă tratamentele actuale ar fi eficiente. Acest lucru a făcut deja teste genetice mai extinse în momentul diagnosticului de rutină.
Înțelegerea subtipurilor poate ajuta, de asemenea, cercetătorii să proiecteze noi studii clinice pentru a dezvolta cele mai bune tratamente pentru fiecare tip de LMA.
Clasificarea subtipurilor AML
Sistemul de clasificare FAB există încă din anii 1970, dar procesul de subtipare s-a schimbat de câteva ori în ultimii ani. Sistemul de clasificare al OMS a devenit standard în 2008, grupând oamenii pe baza modificărilor genetice care stau la baza cancerului lor (numite „mutații conducătorului auto”).
Apoi, în 2016, au apărut cercetări esențiale înNew England Journal of Medicine (NEJM)care a dus subtiparea chiar mai departe.
Acest studiu a demonstrat că clasificările moleculare ale OMS nu funcționează bine pentru aproape jumătate din cazurile de LMA - 48% dintre participanții la studiu nu au putut fi clasificați pe baza grupurilor moleculare ale OMS, chiar dacă 96% dintre aceștia aveau mutații ale conducătorului auto.
Anchetatorii au început acum să reevalueze clasificarea genomică a LMA de la început, pe baza:
- Descoperirea multor gene noi de leucemie
- Descoperirea mai multor mutații conducătorului auto pe pacient
- Modele complexe de mutație
Clasificarea FAB a LMA
Acum mai bine de 40 de ani, un grup de experți francezi, americani și britanici în leucemie au împărțit LMA în subtipurile M0 până la M7 pe baza tipului de celulă din care se dezvoltă leucemia și cât de mature sunt celulele.
- M0 până la M5 toate încep în forme imature de celule albe din sânge.
- M6 începe în forme foarte imature de celule roșii din sânge.
- M7 începe în forme imature de celule care produc trombocite.
Clasificarea OMS a LMA
Sistemul de clasificare FAB este încă utilizat în mod obișnuit pentru a grupa LMA în subtipuri; cu toate acestea, cunoștințele au avansat în ceea ce privește factorii care influențează prognosticul și perspectivele pentru diferite tipuri de LMA.
Unele dintre aceste progrese s-au reflectat în sistemul Organizației Mondiale a Sănătății (OMS) din 2008, care împarte LMA în mai multe grupuri:
- LMA cu modificări legate de mielodisplazie
- LMA legată de chimioterapia anterioară sau de radiații
- Sarcom mieloid (cunoscut și sub numele de sarcom granulocitar sau clorom)
- Proliferări mieloide legate de sindromul Down
- LMA cu translocații și inversiuni cromozomiale
- AML nu este specificat altfel
- Leucemii acute nediferențiate și bifenotipice
Grupurile 5, 6 și 7 sunt defalcate în continuare.
LMA cu translocații și inversiuni cromozomiale
În translocațiile cromozomiale, o porțiune din materialul genetic se rupe de locația sa inițială și se atașează din nou la un alt cromozom. În inversiuni, un segment iese, se răstoarnă cu capul în jos și se atașează din nou la cromozomul său original.
Cel puțin șapte tipuri de LMA includ translocații, inversiuni sau anomalii genetice similare.
AML nespecificat altfel
Cazurile de LMA care nu se încadrează într-unul din grupurile de mai sus sunt clasificate în mod similar cu sistemul FAB.
Leucemii acute nediferențiate și bifenotipice
Acestea sunt leucemii care au atât caracteristici limfocitare, cât și mieloide. Uneori li se spune:
- Leucemie limfocitară acută (LLA) cu markeri mieloizi
- LMA cu markeri limfoizi
- Leucemii acute mixte
Noi clasificări: Studiul NEJM
Studiul din 2016 care a determinat schimbarea recentă a inclus 1.540 de persoane cu LMA. Cercetătorii au analizat 111 gene despre care se știe că provoacă leucemie, cu scopul de a identifica „temele genetice” din spatele dezvoltării bolii.
Ei au descoperit că participanții ar putea fi împărțiți în cel puțin 11 grupuri majore, fiecare cu grupuri diferite de modificări genetice și cu caracteristici și caracteristici ale bolii diferite.
Conform studiului, majoritatea oamenilor au avut o combinație unică de modificări genetice care le conduc leucemia, ceea ce poate ajuta la explicarea de ce ratele de supraviețuire ale LMA variază foarte mult. Astfel, cercetătorii au lucrat la dezvoltarea unui nou sistem de clasificare AML folosind aceste informații emergente.
Ei au concluzionat că există trei subgrupuri care nu au fost luate în considerare în sistemul de clasificare al OMS. Se numesc:
- Cromatină-spliceozom
- TP53-aneuploidie
- IDH2R172
Utilizarea sistemului propus pentru a clasifica cei 1.540 de participanți la studiu:
- 1.236 de persoane cu mutații ale conducătorului auto ar putea fi clasificate fiecare într-un singur subgrup
- 56 de pacienți au îndeplinit criteriile pentru două sau mai multe subgrupuri
- 166 de persoane cu mutații ale șoferului au rămas neclasificate
Autorii au recomandat ca, pe termen scurt, cinci tipuri genetice specifice (numite TP53, SRSF2, ASXL1, DNMT3A și IDH2) să fie încorporate în ghidurile de prognostic, deoarece acestea sunt comune și influențează puternic rezultatele.
Prognostic vs. Diagnostic
Cercetătorii NEJM au solicitat două sisteme separate de clasificare:
- Unul pentru a fi utilizat în diagnosticarea oamenilor
- Unul pentru utilizare în prezicerea rezultatelor (prognostic)
Ei spun că sistemul de diagnostic ar trebui să se bazeze pe proprietăți fixe, în timp ce sistemul de prognostic ar trebui să se schimbe în mod regulat pe baza tratamentelor disponibile.
Cercetări mai noi
Bazat în mare parte pe studiul NEJM, alți cercetători au investigat anumite profiluri genetice ale LMA. Conform studiilor publicate în 2020, unii cercetători au identificat:
- Potențiale noi metode de diagnostic precoce pentru anumite subtipuri
- Noi modalități potențiale de identificare a persoanelor susceptibile de a fi rezistente la medicamente
- Potențiale noi combinații de tratamente pentru cazurile rezistente la medicamente
Un studiu a identificat un nou medicament despre care cercetătorii spun că este eficient împotriva subtipurilor de LMA rezistente la medicamente și, odată ce va fi utilizat, „va avea un impact clinic imediat”.
Diagnosticarea subtipurilor AML
Medicii au o mulțime de instrumente pentru diagnosticarea LMA și determinarea subtipului. Diagnosticul începe cu un examen fizic. În timpul examenului, vor căuta semne precum:
- Vânătăi extinse
- Sângerare
- Infecţie
- Anomalii la nivelul ochilor, gurii, ficatului, splinei sau ganglionilor limfatici
Pentru a confirma un diagnostic suspectat de LMA, aceștia pot comanda orice combinație a următoarelor teste:
- Numărul complet de sânge (CBC)
- Aspirația măduvei osoase
- Biopsia măduvei osoase
- Punctie lombara
- Teste de imagistică (de exemplu, raze X, CT, RMN)
- Citogenetica
Citogenetica și testarea moleculară sunt deosebit de importante pentru determinarea subtipului. Aceasta implică examinarea materialului genetic al celulei dvs. la microscop pentru a căuta anomalii genetice, cum ar fi translocațiile și inversiunile.
Diagnosticarea leucemieiSubtipuri și tratament AML
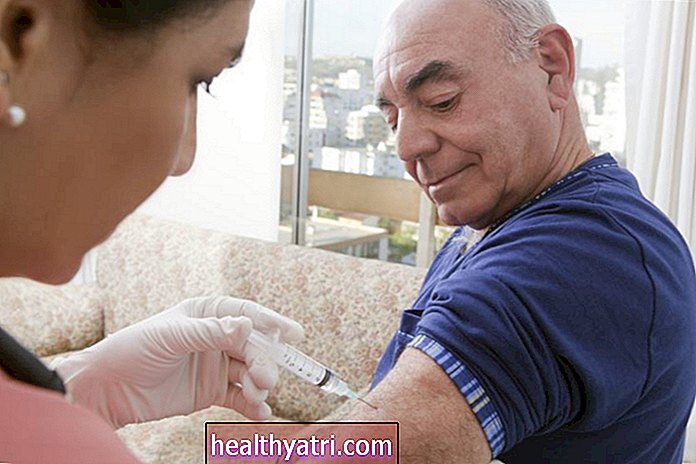
O multitudine de noi medicamente AML au fost aprobate de Food and Drug Administration în ultimii ani; cu toate acestea, toate acestea erau în dezvoltare cu mult înainte de apariția cercetărilor din 2016.
Acum, bazându-se în mare parte pe această cercetare, în prezent sunt studiate numeroase tratamente potențiale pentru LMA pe baza unor subtipuri genetice specifice.
Mai multe medicamente de investigație care vizează anumite mutații genetice au început procesul de cercetare, iar cercetătorii analizează, de asemenea, noi tipuri de medicamente pentru chimioterapie, combinații de medicamente și anticorpi și medicamente numite inhibitori ai kinazei.
Unele dintre aceste medicamente sunt deja pe piață pentru alte condiții, în timp ce altele prezintă rezultate promițătoare în studii. De exemplu:
- Tratamentele potențiale pentru o mutație AML numită TET2 pot include medicamente numite inhibitori PARP sau HMA combinate cu vitamina C.
- Un grup de enzime numite KAT poate ajuta la tratarea LMA cu mutații în gene numite EP300 și CBP.
- Medicamentele numite activatori p300 sunt cercetate în modele animale de LMA.
Mai multe alte subtipuri genetice ale LMA sunt examinate, astfel încât cercetătorii să poată afla ce medicamente le pot viza.
Opțiuni de tratament pentru leucemieUn cuvânt de la Verywell
Leucemia mieloidă acută a fost întotdeauna un diagnostic descurajant, cu o perspectivă slabă.
Cu toate acestea, cu noi medicamente disponibile, mai multe pe cale și noi descoperiri constante despre subtipurile genetice, prognosticul se îmbunătățește și probabil va continua să o facă.


-uses-actions-and-side-effects.jpg)













-questions.jpg)